診療研究班の紹介
関節グループ

| 関節外科専門外来: | 月~金 |
| 股関節専門外来(担当:後藤): | 月(1・3・5週)・木 |
| 膝関節専門外来(担当:朝田・山岸): | 月・火 |
| 肩関節・スポーツ外傷専門外来(担当:中川): | 月(2・4週)・火 |
| 紹介状をお持ちの方の初診受付時間: | 8:30-14:00 |
| TEL(代表): | 072-366-0221 |
関節グループでは、主に股関節、膝関節、肩関節のあらゆる疾患に対して、最新の知見に基づいて個々の患者さんに最適な最先端の治療を提供しています。
人工関節置換術については、当院に設置された人工関節センターと連動して、体に優しい手術と早期回復を実現するリハビリテーションによって安心・安全の入院治療を提供し、非常に優れた臨床成績をあげています。人工股関節置換術においては、97%の症例で19年以上インプラントが問題なく機能しているとする非常に優れた長期成績を報告しています。また、人工膝関節置換術については、これまで長年にわたる人工関節センターでの膨大な症例の治療結果分析に基づき、最新鋭ロボットCORIを用いて個々の患者さんに最適な手術を行っています。今後も、基礎研究と臨床研究を通じて、さらなる治療成績の向上に取り組んでいきます。
股関節
股関節においては、変形性股関節症、大腿骨頭壊死、大腿骨寛骨臼インピンジメント(FAI)、寛骨臼形成不全、股関節唇損傷、小児股関節疾患を含め、あらゆる股関節疾患に対し、これまでの当科および関連施設における長期追跡調査と最新の知見に基づいて、個々の患者さんへの適切な生活アドバイスと最適な治療を提供しています。以下に当科で行っている最先端の手術方法をご紹介します。
寛骨臼形成不全に対する寛骨臼回転骨切り術(CPO)




寛骨臼形成不全があって痛みを伴う場合、上図のように時間の経過とともに股関節の変形が進んでいきます。軟骨のすり減りがある方で、股関節外転位で関節適合性の改善が認められる50歳代までの人には、下図のように寛骨臼回転骨切り術を行うことによって、変形の進行を抑制し、痛みのない生活を取り戻すことが出来ます。




上図:寛骨臼回転骨切り術前の3Dシミュレーションと骨造形モデル
当院で行われている寛骨臼回転骨切り術では、骨盤内側のアプローチで手術するために歩行に重要な外転筋群を傷めません。このため筋力低下が抑えられ、血流の阻害も少なく、骨癒合が早期に得られやすいのが特徴です。また、皮膚切開も10cm程度で済みます。治療効果が非常に大きい反面、難易度の高い手術ですが、詳細な術前計画と改良を重ねた術式によって、これまで同種血輸血を要したこともなく、運動麻痺などの合併症なく、安全に行える体制を整えております。術後2か月ほどで全荷重歩行が可能となって杖なしで歩行可能となり、術後半年以降、スポーツ活動への復帰が可能となります。これまで数多くの患者さんが、術前と同レベルのスポーツ活動に復帰しておられます。





上図:寛骨臼回転骨切り術前シミュレーションと実際の骨切り






上図:寛骨臼回転骨切り術後3DCT 吸収性スクリューを用いる為、抜釘は不要
臼蓋形成術
比較的若年者で軟骨の摩耗の少ない股関節に対して行った場合に優れた長期成績が得られます。出血もわずかで非常に安全に行われる手術です。術後2か月ほどで全荷重歩行が可能となり、術後1年程度でスポーツ活動への復帰が可能となります。


大腿骨頭壊死に対する治療
大腿骨頭壊死に対する革新的な再生医療の開発に取り組んでいます。その一つが大腿骨頭の壊死部分を掻把して、培養した骨髄間葉系幹細胞を人工骨とともに移植する治療で、臨床治験から10年が経過して優れた治療成績を報告しています。また、低侵襲に壊死部を掻把して、骨移植を行う治療にも取り組んでいます。



掻把、間葉系幹細胞移植 左:術中写真、中:術前、右:術後10年


左大腿骨頭壊死、掻把、骨移植、左:術前、右:術後6年


左大腿骨頭壊死、掻把、骨移植、左:術前、右:術後1年


股関節鏡手術
股関節唇損傷、寛骨臼大腿インピンジメント(FAI)、関節内遊離体、滑膜炎、その他原因不明の股関節痛に対して、15年以上前から200例以上の症例に関節鏡手術を積極的に行っています。股関節鏡手術における患者さんの満足度は人工股関節置換術には及ばないものの、低侵襲で社会復帰も早い為、近年は症例数が非常に増えています。



左:股関節唇縫合、中:FAI手術、右:滑膜骨軟骨腫症の遊離体切除




両側FAIに対する鏡視下Bump切除の3DCT、左:術前、右:術後
人工股関節置換術
あらゆる股関節変形に対する2500例を超える人工股関節置換術の経験を有していますので、あらゆる高難度症例や再置換症例に対しても安全で最適な手術治療を提供いたします。手術にあたっては、3Dコンピューターシミュレーションを行い、患者さん毎に最も適したインプラントを選択し、約10cmの小さな皮膚切開で手術を行います(最小侵襲手術:MIS)。



左:人工股関節置換術、右:高位脱臼に対する人工股関節置換術
術中の出血量は概ね200cc以下の為、術前の自己血貯血や術中回収血輸血も不要です。手術により股関節の痛みはほぼ消失し、股関節の動く範囲が改善し、また脚の長さを調節することも可能で手術前と比較して歩きぶりが良くなります。術翌日から荷重制限なくリハビリが開始され、2~3週間で退院する時には杖なしで歩くことが可能になっていることがほとんどです。股関節の痛みを取るだけでなく、脚長差をなくし、健常人と変わらない歩容を取り戻せるように、綿密で正確な手術手技の実践と、入院中の歩容改善指導にも力を入れています。人工股関節手術を受けた後は事務職なら退院後すぐに職場復帰可能で、車の運転も退院後すぐに行えます。術前正座可能であった場合には、術後も正座は可能で、あぐらやしゃがみ込みも許可しています。3カ月では水泳、サイクリング、卓球、ゴルフどの人工関節に負担のかからないスポーツを楽しむことが可能です。またハイキング、旅行などを楽しんでおられる方も大勢おられます。術後も重労働を行う患者さんには、重労働に対応可能なインプラントを用いることにより、重労働も許可しています。





さまざまな症例に応じた人工股関節再置換術
膝関節
1)人工膝関節置換術
加齢とともに関節の軟骨がすり減り、関節が変形してくる変形性関節症や、関節リウマチを対象に、傷んだ骨・軟骨を人工関節に置き換えることで、今まで感じていた関節の痛みを無くし、スムーズに膝の曲げ伸ばし、歩行が可能になります。手術翌日より歩行訓練を開始し、1週間で杖歩行、2週間で退院が可能です。
A)人工膝関節全置換術 (Total Knee Arthroplasty : TKA)
膝関節の全ての関節面(大腿骨、脛骨、膝蓋骨)を切除し、人工関節に置き換える手術です。変形の強い膝や、膝の曲げ伸ばしが困難な膝、不安定な膝にも対応できます。痛みの原因となっていた傷んだ関節を全て置き換えるため疼痛なく、歩行・膝の曲げ伸ばしが可能となります。大きく変形したO脚やX脚もまっすぐな膝にすることが可能です。

B)人工膝関節単顆置換術 (Unicompartmental Knee Arthroplasty : UKA)
変形の比較的小さい膝に対しては、変形のある内側だけや、外側だけを交換する単顆置換術を施行します。TKAに比べて侵襲が少ない為、術後の回復が早く、より早期に歩行が可能となります。術後の疼痛もTKAより少なく済みます。また、正常な対側の関節軟骨・半月板、膝関節内の靭帯(前・後十字靭帯)を残すため、より違和感の少なく、より良く曲がる膝にすることが可能です。

C)手術支援ロボットによる正確な手術
変形の比較的小さい膝に対しては、変形のある内側だけや、外側だけを交換する単顆置換術を施行します。TKAに比べて侵襲が少ない為、術後の回復が早く、より早期に歩行が可能となります。術後の疼痛もTKAより少なく済みます。また、正常な対側の関節軟骨・半月板、膝関節内の靭帯(前・後十字靭帯)を残すため、より違和感の少なく、より良く曲がる膝にすることが可能です。

近畿大学では2019年に日本で初めて赤外線誘導式人工膝関節手術支援ロボット NAVIO (Smith&Nephew社製)を導入し、より正確な人工関節の設置を提供してきました。2021年10月21日にはNAVIOの次世代機であるCORI(Core of Real Intelligence)サージカルシステム(Smith&Nephew社製)を導入しました。CORIを導入したことで、赤外線の反応速度や、骨掘削のスピードが向上し、手術時間の短縮につながっています。TKA、UKAそれぞれに対応可能です。
CORIの特徴
CORIは手術中に関節面の形状をポイントプローブでなぞることにより(mapping)個々の膝関節面形状を精密に登録します。他のCT画像をベースに制御を行う人工関節手術ロボットと違い、残存した軟骨を含めた評価が可能です。また、靭帯バランスを全ての可動域で評価することができます。そのため患者様それぞれの関節面形状・靭帯バランスにあわせた設計が可能です。



計画が終了すれば、コンソール画面を見ながらドリルバーを用いて関節面を掘削します。掘削すべき部位にサージエアトームを位置させると、ドリルバーは自動的に回転を始めます。ドリルバーの回転と停止、回転速度はロボットにより制御されます。面上には掘削すべき箇所が紫色で3D表示され、掘削が終了すると白色に変化します。すなわち、計画された部位以外の骨軟骨が削除されることはありません。 これにより患者様それぞれにに合わせた、設計を正確に骨切り・人工関節の設置を行うことが可能となり、術後の良好な経過・満足度につながります。


【CORI YouTube リンク】https://www.youtube.com/watch?v=u8kS3OBnQsw
2)高位脛骨骨切り術

比較的若く活動性の高い変形性膝関節症には、O脚をX脚方向へと矯正し、体重のかかる膝の環境を変化させことが可能です。60代前半までの変形性膝関節症の患者さんを適応としています。人工関節とは違い、ご自身の関節を温存できるのがメリットです。さらに軟骨が傷んでいる部位に軟骨の再生を促す骨髄穿孔術(マイクロフラクチャ法)、ほとんど使われていない場所の軟骨を採取して患部に移植する骨軟骨移植術(モザイクプラスティ)、半月板縫合術などを組み合わせて対応しています。
3)膝関節鏡手術
A)前十字靭帯再建術
十字靭帯は膝の関節の中で大腿骨(太ももの骨)と脛骨(すねの骨)をつなぐ靭帯で、これを一度損傷すると膝は不安定となりぐらつきが生じ、特にスポーツ活動においては膝くずれ(膝がガクッとなって外れる感じ)が起こります。さらにこれを放置すると膝の関節の中にある半月や軟骨がだんだん傷んでしまいます。いったん半月や軟骨を傷つけると治すのは難しいため、前十字靭帯を再建する治療により膝をしっかりと安定させ、スポーツ活動に復帰を目指し、半月や軟骨が傷つくのを防ぎます。すなわちできるだけ早く適切な治療をすることが重要です。また前十字靭帯は本来2つの線維でできていることから、当院ではハムストリング腱(膝を曲げる筋肉のすじ)を移植する腱として使用してこの2つの線維を別々に再建する治療(2重束再建術)を行い良好な成績を得ています。


B)半月板縫合
半月板は膝関節内側、外側の辺縁にそれぞれ存在する組織で、体重を分散させる役目と膝のぐらつきを安定させ、関節軟骨を保護する働きがあります。外傷当で半月板が断裂すると、痛みや曲げ伸ばし時の引っ掛かり感が生じます。半月板は周囲の限られた部分しか血液が供給されていないため、一度損傷する切れた部分が互いにくっついて治るのが困難であるのが特徴です。そのため我々はできる限り半月板を温存するために、内視鏡を使用して縫合術を積極的におこなっています。

4)変形性膝関節症に対するPRP/APS療法
PRP/APS療法とは、⾎液から治療に必要な成分を抽出し患部に注射する『再⽣医療』です。 現在、ご⾃⾝の⾎液から作った多⾎⼩板⾎漿(PRPまたはAPS)を投与し、組織の再⽣や炎症の緩和を促す治療が注⽬されています。APS療法は新しく開発されたPRP治療の⼀つで、特に炎症を抑える作⽤が⾼いと考えられています。ご⾃⾝の⾎液を使うため副作⽤が少なく、何より⼿術が不要な治療のため保存加療の⼀つの選択肢として注⽬を集めています。整形外科領域では、⻑引く関節の痛みに対し⾼い緩和効果があるという報告があります。

肩関節
当院では、肩の痛みや違和感、機能障害など、様々な肩のトラブルに対して、専門医による診療を行っております。
以下のような症状がある方は、ぜひ一度ご相談ください。
- 肩の痛みや違和感
- 腕が上がりにくい、挙上ができない
- 肩を回すと痛みがある
- 肩関節が外れたような感覚がある
- 肩の可動域が制限されている
- 肩の痛みで夜眠れない
当院で治療を行っている主な疾患
- 肩腱板断裂
- 反復性肩関節脱臼
- 肩関節唇損傷
- 石灰沈着性腱板炎(石灰性腱炎)
- 凍結肩(いわゆる肩関節周囲炎、五十肩)
- 変形性肩関節症(関節リウマチ含む)
- 肩鎖関節障害
・・・等
※PRP療法について
① 肩腱板断裂
投球系スポーツにおいてインナーマッスルと呼ばれる、上腕骨を包んでいる小さい筋肉を回旋腱板筋と呼び、上腕骨に付着する(くっついている)部分は板状の腱になっているため、腱板と名付けられています。腱板が断裂すると、肩を動かす際の痛みの原因となり、断裂が大きい場合は肩を上げることができなくなったり力が入らなくなったりします。手術以外の内服や注射、リハビリ等で症状が良くなることも多いですが、引っかかりによる痛みが取れない場合や、断裂が大きい場合には手術が必要となるケースもあります。手術では主に、関節鏡(内視鏡のような細い棒状のもの)を用いて、断裂した腱板をアンカーという糸がついたネジのようなものを使って上腕骨に逢着します。
術後は特別な装具を装着していただき、術後6週間ほどは手術をした側の肩を自力では動かさないように生活していただく必要があります。利き手の手術の場合、しばらく非利き手が中心の生活となり、ご高齢でお独り暮らしの方などはご自宅への退院は困難なことが予想されるため、入院したままリハビリが継続できるようにご転院いただく場合もあります(当院は急性期病院ですので、長期の入院は困難なため)。
また、腱板断裂の程度がひどい場合には腱板の修復が困難なこともあり、特殊な人工関節置換術(リバース型人工肩関節置換術)を行わないと疼痛・肩の挙上の改善が得られにくいケースがあります。このリバース型人工肩関節置換術は、現在のところ、一定の肩関節手術の経験を持つ医師が講習を受け、ライセンスを取得して初めて施行できる手術であり、当科には執刀可能な医師が2名在籍しており、術前の診察や画像評価で判断し、症例に応じて術式を使い分けています。

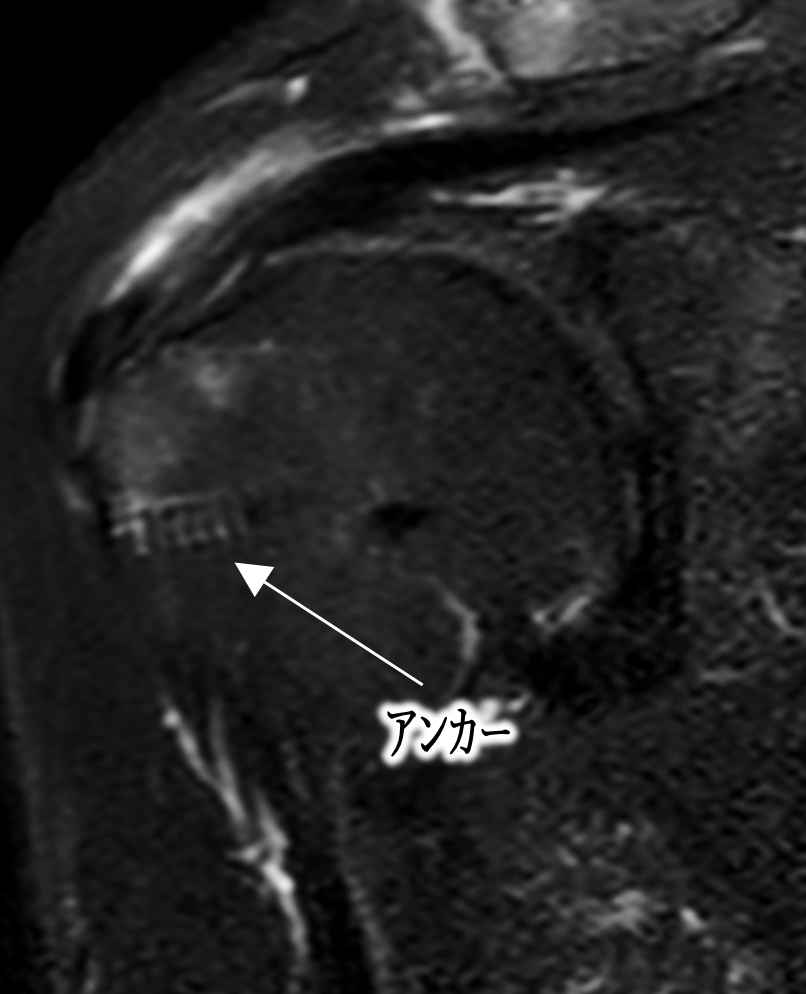
図1. 腱板断裂のMRI画像
図2. 腱板修復術後のMRI画像


図3. 腱板断裂の関節鏡所見
図4. 腱板修復術後の関節鏡所見

図5. リバース型人工肩関節置換術後のX線画像
② 反復性肩関節脱臼
肩関節は非常に広範な運動範囲を持っているため、他の関節よりも脱臼しやすい傾向があります。外傷に伴い一度肩関節が脱臼すると、周囲の靭帯や骨の損傷が起こる可能性があります。これにより関節が不安定になり、再び脱臼しやすくなります。脱臼が繰り返し起こる場合、それを反復性肩関節脱臼と呼びます。
反復性肩関節脱臼の主な原因は、靭帯の緩み・断裂(主に関節唇という部分で断裂します)や、骨折・骨の形態異常等が挙げられます。
初回の肩関節脱臼では、3週間ほどの装具での安静の後、場合によってはリハビリテーションによる可動域訓練等を要する場合もありますが、手術加療を行うことはまれです。若年であるほど反復性脱臼に移行しやすいと言われ、運動競技中のみに脱臼を来すケースから日常生活レベルで容易に脱臼してしまうケースまで、程度にかなり差があります。運動競技中のみに脱臼してしまうような状況で、頻度もそれほど多くない場合はそのまま様子をみることもありますが、プロレベルを目指している方や、日常生活レベルで脱臼してしまう状態の方(例えば、寝ている間に脱臼してしまったり、くしゃみの反動で脱臼してしまったり)に対しては、手術加療が勧められます。
手術方法は病状に応じて多少の違いはありますが、基本的には関節鏡を用いて損傷した関節唇をアンカーで修復します。


図6. 関節唇の剥離(関節鏡所見)
図7. 関節唇形成術後(関節鏡所見)
③ 肩関節唇損傷
関節唇は脱臼の際に損傷し、その損傷が反復性脱臼の原因になりますが、脱臼ではなく繰り返しの投球動作等で損傷する場合もあり、この場合は反復性脱臼ではなく、特定の動作の際の痛みを引き起こします。リハビリテーションによる可動域訓練や肩関節周囲筋のトレーニング、投球動作の矯正等で疼痛が改善されることも多く、必ずしも手術で修復を要するわけではありませんが、上記保存的治療による改善が乏しい場合は、関節鏡を用いて関節唇形成術を行います。反復性脱臼と同じように、アンカーを用いて修復します。
④ 石灰沈着性腱板炎(石灰性腱炎)
急激に発症する肩痛の原因となります。発症初期は激痛を生じ、肩を全然動かせない状態になることも多いです。肩腱板内に沈着したカルシウム成分が炎症の原因になっていると言われています。40~50歳代の女性に多く、発症初期には炎症を抑える治療を主に行います。消炎鎮痛剤の内服やステロイド剤の注射、最近では超音波ガイド下に生理食塩水で石灰部分を直接溶解する治療を行う場合もあります。
急性期の炎症が落ち着けば痛みはかなり改善することが多いのですが、石灰が吸収されず、肩を動かす際に引っかかるような痛みが残存する場合もあり、このような場合は手術的に石灰を除去することもあります。


図8. 石灰性腱炎のX線画像
図9. 石灰除去の術中所見(関節鏡所見)
⑤ 凍結肩(いわゆる肩関節周囲炎、五十肩)
40~50歳代に多い病態ですが、その他の年齢層でも生じることがあります。現在のところ原因自体はまだはっきり分かっていませんが、炎症が関与していることが示唆されています。全体的な流れとして、痛みが中心である時期(炎症期)、動きの悪さ(可動域制限)が中心である時期(拘縮期)、徐々に動きが良くなっていく時期(回復期)の3つの段階を辿っていくことが一般的です。発症初期は可動域制限が目立たず、診断自体が難しい場合も珍しくはありません。炎症期がなかなか拘縮期に移行しない場合、寝る時の痛み(夜間痛)や安静時の痛みも生じてくることが多く、その間に徐々に可動域が悪くなっていきます。炎症期を早めに次の拘縮期に移行させることで痛みが早く緩和され、可動域制限も比較的軽度に留まることが期待されることから、炎症期を改善させることに治療の主眼を置いています。通常の消炎鎮痛剤は効果が出にくいことから、違う系統の鎮痛剤を使用したり、超音波ガイド下に炎症や拘縮の原因となっている部位に注射をしたりすることで、早期の回復を目指しています。
拘縮期に移行した場合、スムーズに回復する方はそのまま自然に可動域が改善し、様子をみているだけで良くなる場合もありますが、可動域制限の回復に時間を要する場合は、リハビリテーションを行う場合もあります。また、内服や注射の効果がなく、可動域制限が非常に強い方の場合は、手術的に拘縮の原因となっている部位を切開することで可動域を改善させることもあります。
⑥ 変形性肩関節症(関節リウマチ含む)
肩は下肢の関節とは異なり荷重がかかる関節ではないため、軟骨がすり減るいわゆる変形性関節症は比較的稀ですが、少なからずそういった方はおられます。関節リウマチが肩に発症することもあり、その場合も似たような状態に陥ります。初期段階で可動域制限や疼痛がひどくない場合は、内服薬等で痛みのコントロールを行うことが一般的ですが、疼痛や可動域制限がひどくなってきた場合は、軟骨は再生しない組織であるため、人工関節置換術を行うことで疼痛や可動域制限の回復を目指すこととなります。通常は、解剖型の人工肩関節置換術(従来の通常の人工関節)を行いますが、腱板の状態や関節の変形の状態によっては前述したリバース型人工肩関節を行う場合もあります。
⑦ 肩鎖関節障害
肩甲骨の端に飛び出た部分(肩峰)と鎖骨の端(鎖骨遠位端)の間の関節の障害です。力仕事をしていたり、筋力トレーニングをしたりしている人に発症しやすいです。進行するとX線画像でも変形の所見を認めます。局所の注射で痛みが緩和される場合もありますが、その効果が一時的で、手術を希望される場合は関節鏡を用いて鎖骨遠位端を1㎝ほど削ることで痛みを軽減することができます。


図10. 変性した肩鎖関節(X線画像)
図11. 肩鎖関節障害のMRI画像


図12. 切除した鎖骨遠位端(関節鏡所見)
図13. 鎖骨遠位端切除後のX線画像
~~~~~~~~~~PRP療法~~~~~~~~~~
PRP療法とは自分の血液中に含まれる血小板の成長因子が持つ組織修復能力を利用し、私たちに本来備わっている「治る力」を高める再生医療です。血小板は一般的にケガなどで出血した時に傷ついた場所に集まって血を固める働きがありますが、この傷ついた組織を治す働きもあります。PRP療法とは血液を加工して、この働きの成分を取り出し、患者さんの痛みのある部位に注射で投与することで、痛みが緩和したり、組織の修復が早まったりする効果が得られます。そのためこれまでPRP療法はスポーツ選手のけがの早期回復などに用いられてきました。さらに、近年PRPには関節症などで痛みや炎症を抑える効果もあることが注目されるようになりました。
当科では、高度先端総合医療センター再生医療部と協力し、PRP療法を行っています。
*PRP:Platelet-rich Plasmaの略 日本語で多血小板血漿
肩の分野においては、腱板断裂や関節唇損傷に対して一定の効果があるという報告があります。皆さんに適応があるというわけではありませんが、ご興味のある方は外来受診の際にご相談下さい。
治療の長所・メリット
- 自己組織由来なのでアレルギーが起こりにくいです
- 日帰りでの処置が可能です
- 治療後から普段の生活が可能です
- 治療手技が簡単で、治療痕が残りにくいです
治療の短所・デメリット
- 注射後、数時間〜数日、炎症(痛み、熱感、赤み、腫れ)を伴う場合があります
- ごく稀に投与箇所、採血部に感染症が起こる可能性があります
- 社会保険や国民健康保険など公的医療保険の適用を受けることができません
肩専門外来担当 中川 晃一