根治をめざした外科手術を中心とした集学的治療
膵がんは最も予後不良ながんの1つで、国内では年々増加傾向を見せています。年間死者数は、がん全体の死亡数の4番目に位置付けられています。診断時、既に高度浸潤や遠隔転移を伴っていることも多く、病期の進行した症例が多いのが特徴です。症状としては上腹部痛や背部痛、黄疸、体重減少、食欲不振が現れますが、無症状の場合もあります。このため、膵がんの家族歴、糖尿病・
膵臓は
膵がんの進行の仕方には、以下の4つがあります。
①局所進展/膵がんそのものが大きくなり周囲の臓器(胆管、胃、十二指腸、結腸、副腎など)や腹部の主要な血管(門脈、肝動脈、上腸間膜動脈、腹腔動脈など)に浸潤します。
②リンパ節転移/膵臓周囲のリンパ節へ、進行すると膵臓から離れた所にあるリンパ節まで転移します。
③血行性転移/膵がんからがん細胞が血管の中へ入り、膵臓から離れた臓器で生着、増殖します。血行性転移が最も多い臓器は肝臓です。
④腹膜
治療は外科手術、化学療法(抗がん剤治療)、放射線治療が3つの大きな柱となります。それぞれの患者さんの進行度と状態に応じて、多くの場合は複数の治療法をうまく組み合わせて、最適な治療を行います。
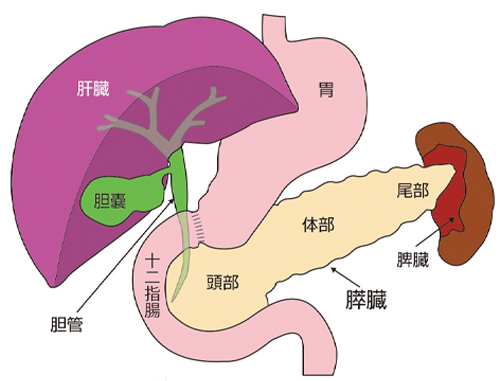 図1 膵臓の解剖
図1 膵臓の解剖
膵臓は頭部、体部、尾部に区分されます
膵がんの多くはCTやMRIなどの画像診断でほぼ診断がつきますが、中には難しい場合もあります。特に化学療法を行う場合には、膵がんであることが顕微鏡的に診断されている必要があります。
このため、内視鏡を使った検査で膵液を採取したり、がんに針を刺して一部を採取し、顕微鏡で調べます。また黄疸をきたしている場合は、そのままでは手術や化学療法ができないため、まず内視鏡で浸潤を受けた胆管の
また、造影剤を使った最新のCTは膵がんの診断だけでなく、周囲臓器や血管との関係が詳しく分かります。現在では病期診断や治療方針の決定に欠かせない検査となっています。また、手術を安全に行うためにも大変有効な検査です。
さまざまな検査の結果、膵がんは①切除可能②切除境界③局所進行切除不能④遠隔転移を伴う膵がんの4つの病期に分類されます。切除可能と切除境界膵がんでは、まず外科切除が考慮されます。切除境界膵がんでは手術時のがんのわずかな取り残しをなくすため、手術の前にある一定期間、化学療法や放射線治療を行ってから(術前療法)、手術をする場合もあります。局所進行切除不能膵がんでは化学療法併用放射線療法または化学療法が、遠隔転移例では化学療法が選択されます。外科切除を行った場合は、再発を予防する目的で手術後6か月間の化学療法を行います(術後補助化学療法)。
膵頭部のがんには膵頭十二指腸切除術、膵体部または尾部のがんには膵体尾部切除術という手術を行います。いずれの手術もリンパ節転移の有無にかかわらず、予防的な目的も含めて膵臓周囲のリンパ節を同時に切除します(リンパ節
また門脈や肝動脈などに浸潤がある場合は血管の合併切除、再建も行います。切除後は肝臓から分泌される胆汁、膵臓から分泌される膵液(いずれも消化液)と食物のルートを再建します。「図3」に示すように胆管と空腸、胃と空腸、胃と膵臓を
現状では外科切除が膵がんの長期成績を可能にする唯一の治療法とされています。しかし、膵がん切除後の5年生存率(5年後に患者さんが生存している確率)は約20~30%といまだ満足できる成績ではありません。ところが近年、膵がんに有効な抗がん剤が次々に承認され、治療の選択肢も広がり良好な成績が報告されてきています。さらなる治療成績の改善をめざし、外科切除を中心とした化学療法、放射線療法を組み合わせた集学的治療の開発が進められています。
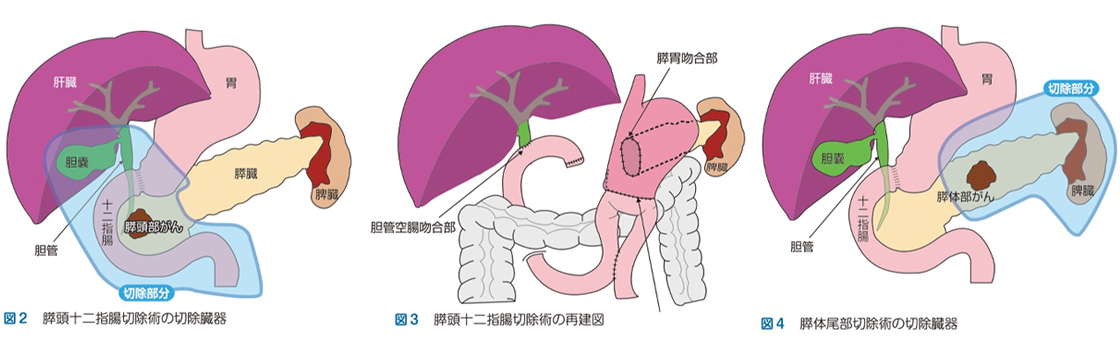 (図2) 膵頭十二指腸切除術の切除臓器
(図2) 膵頭十二指腸切除術の切除臓器
膵頭十二指腸切除術では膵臓、胃の一部(約3cm)、十二指腸、胆管、胆嚢を切除します
(図3) 膵頭十二指腸切除術の再建図
膵頭十二指腸切除術では胆管と空腸、胃と空腸、胃と膵臓をそれぞれ吻合します
(図4) 膵体尾部切除術の切除臓器
膵体尾部切除術では膵臓と脾臓を切除します
消化器内科、放射線科、腫瘍内科など膵がん治療に関わる全ての診療科や部門と緊密に連携し、がんの進行度に基づいた最良の治療が提供できる体制を整えています。手術前後に合併する糖尿病は内分泌・代謝・糖尿病内科と協力し治療を行っています。
膵がん手術では近畿地方有数の手術実績を持ち、進行例では血管合併切除再建を含む積極的な根治手術を行っています。膵がん手術では、症例数の多い施設で合併症が少ないことがガイドラインに記載されていますが、当科の年間膵臓手術は100件を超え、膵頭十二指腸切除術は約50件行っています。重篤な合併症はほとんどなく術後補助化学療法もほぼ全例で導入しています。
近年の新規抗がん剤や放射線治療の進歩で、最近は従来、切除不能だった患者さんが切除可能となるケースが増えています。手術の真の有効性については今後、長期にわたる検証が必要ですが、十分な説明を行い、患者さんの同意、希望があれば積極的に手術を行っています。
また、当科では膵がん集学的治療に関する臨床試験に数多く参加し、予後改善をめざした治療開発に精力的に取り組んでいます。
たとえば、検査で膵頭部に5cmと非常に大きな腫瘍が見つかり、切除境界膵がんと診断された患者さんは、黄疸を内視鏡下胆管ステント留置術で治療した後、抗がん剤2種類を組み合わせた術前化学療法と放射線療法を同時に行う臨床試験を実施しました。約6週間の治療の後、門脈合併切除を伴う膵頭十二指腸切除術を行い、がんを完全に切除し、術後の合併症もなく2週間後に退院されました。
臨床試験への参加によって、標準的な治療より、さらに有効な可能性のある最新治療を受けることができます。臨床試験の具体的な内容は当科ホームページをご参照ください。