脳血管障害
本来私たちの体の血管は,心臓から動脈を通り,無数に枝分かれをしながら徐々に細くなり,毛細血管となっていろいろな臓器へ酸素や栄養素を渡します。その後二酸化炭素や老廃物を受け取った静脈が徐々に合流しながら太くなり心臓へと戻ります。動静脈奇形はこの毛細血管を介さずに動脈と静脈がつながってしまい,異常な血管の塊(ナイダスといいます)を作ってしまう病気です。そのような異常な血管の塊(ナイダス)は身体のどこにでもできますが,特に脳と脊髄で多く見つかり,脳で見つかったものを脳動静脈奇形といいます。なぜそのような異常な血管のつながりができてしまうのかはわかっていません。10万人のうち約15人に見つかるとされています。
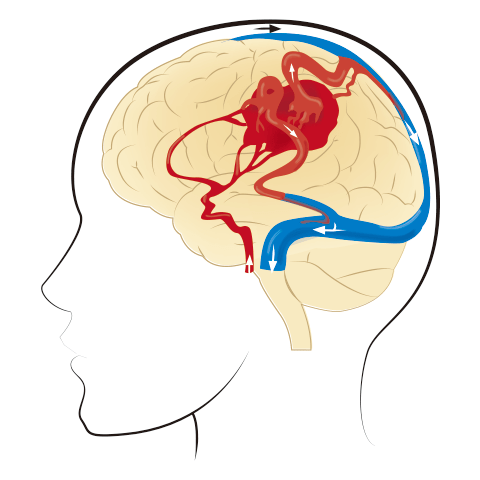
脳動静脈奇形は,出血を生じることが一番の問題で,若い人の脳出血やくも膜下出血の原因として重要です。出血していない脳動静脈奇形では,通常無症状であることが多く,脳ドックや痙攣発作により見つかることもあります。
脳動静脈奇形の検査は,MRIや造影CT,カテーテルによる血管造影検査を行います。通常脳出血やくも膜下出血がCTにより診断された後に,出血原因を調べる目的で検査を行います。本邦での脳卒中のうち,1~2%が脳動静脈奇形によるとされています。
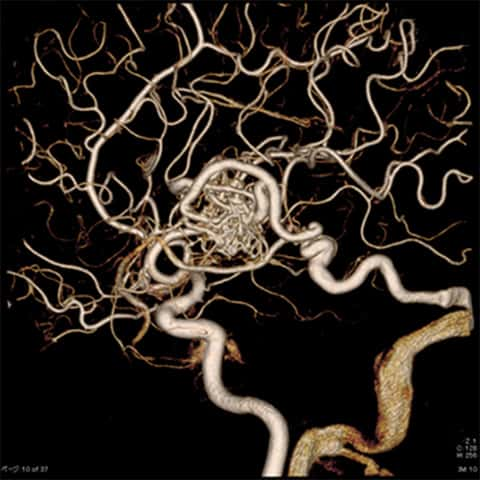
原則出血した脳動静脈奇形はもう一度出血しやすいために,出血予防の目的で手術されます。出血していない脳動静脈奇形に対しては,原則手術をしないで様子を見ますが,奇形の性状や症状(てんかん)などの状態によっては,出血していなくても手術を検討します。
手術の方法としては,開頭手術,放射線治療(ガンマナイフ),カテーテルを用いた塞栓術の3つがあり,それぞれ単独あるいは組み合わせて治療を行います。どの治療をどのように用いるかは,個々の患者さんの検査結果を詳細に検討し,最適と考えられるものを選択します。
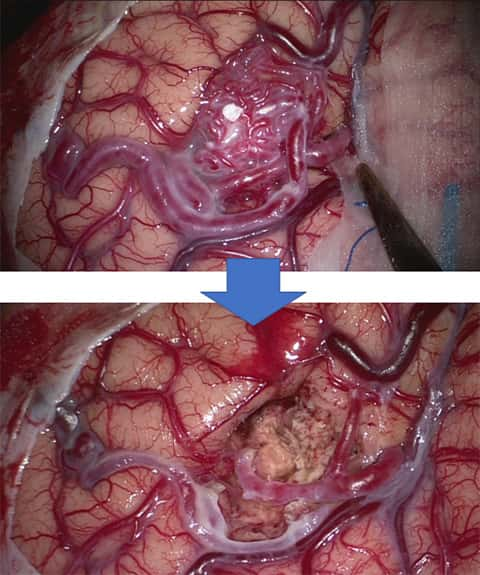
動静脈奇形は入り口となる動脈と出口となる静脈があり,それを手術前の検査で十分に検討します。手術では入り口となる動脈をすべて止め,同時に動静脈奇形を脳から剥離して,最後に出口の静脈を切断して異常な血管の塊(ナイダス)を摘出します。当施設では,手術中に入り口となる血管を見きわめたり,あるいは摘出後に残った奇形がないかをその場で確認できる,ハイブリッド手術室での手術が可能です。
開頭手術が最も確実な治療法ですが,動静脈奇形の場所や大きさによっては手術単独での治療が困難な場合もあり,その時は患者さんの安全を第一に考え,手術前にカテーテルで動静脈奇形の入り口の一部を塞栓してから手術を行ったり,手術で摘出せずに残した部分に放射線治療を追加したりします。
脳の深部や脳幹など,直接手術をするのが困難なものに対して,小さなもの(3cm以下)では放射線治療単独で治療を行うことがあります。手術に比べて患者さんの体の負担は非常に軽くなりますが,治療効果が出るまでに数年以上かかります。その間に出血が生じることもあるため,十分な検討が必要になります。
カテーテルを動静脈奇形までもっていき,入り口となる血管を特殊な物質で詰めてしまう治療です。単独で治癒できる場合もありますが非常にまれで,通常は開頭手術や放射線治療の前に補助的に行われます。
原則出血した脳動静脈奇形はもう一度出血しやすいために,出血予防の目的で手術されます。出血していない脳動静脈奇形に対しては,原則手術をしないで様子を見ますが,奇形の性状や症状(てんかん)などの状態によっては,出血していなくても手術を検討します。
手術の方法としては,開頭手術,放射線治療(ガンマナイフ),カテーテルを用いた塞栓術の3つがあり,それぞれ単独あるいは組み合わせて治療を行います。どの治療をどのように用いるかは,個々の患者さんの検査結果を詳細に検討し,最適と考えられるものを選択します。
専門の担当医師
准教授 眞田 寧皓
脳神経外科における手術の実績は関西だけでなく国内でもトップクラス
南大阪で最先端医療を受けるなら近畿大学医学部脳神経外科へ
診療希望の方は、かかりつけ医にご相談ください。