脳血管障害
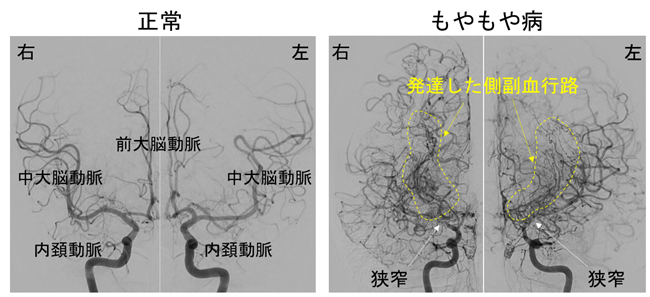
もやもや病は、大脳の広い範囲に血流を送る両側の「
もやもや病は乳幼児期、小児期、若年成人、中年以降、のいずれの時期にも発症します。厚生労働省の指定難病であり、小児慢性特定疾病にも指定されています。国内での患者数調査は最近行われていませんが、過去の調査からの増加を考えると、約2万人程度と推定されます。欧米人には非常に少なく(米国で日本の35分の1、ヨーロッパで10分の1)、明らかに東アジア人(日本、韓国、中国、台湾など)に多い病気です。約10-12%の患者さんは家系内にもやもや病の患者さんがいます。
家系内発症があるので、以前から遺伝的素因の存在が疑われてきました。2011年、ヒトの17番染色体にあるRNF213とよばれる遺伝子が、多くのもやもや病の患者さんで変異(※)していることが分かり、これがもやもや病の発症に関与している疑いが濃厚です。ただしこのRNF213の変異は、もともと日本人の70人に1人程度にみられるありふれたもので、これだけでは発症の説明がつきません。今のところ、RNF213はもやもや病の「原因遺伝子」ではなく、もやもや病が発症しやすくなる「感受性遺伝子」と考えられています。この変異にさらに何かが加わることで発症すると思われますが、それが何なのかはまだ分かっていません。
変異:遺伝子を形作るDNAの塩基配列の一部が変わっていること
脳血流の不足による症状を出す「虚血型」と、脳出血をおこす「出血型」に分けられます。これらは同じ病気で発症の仕方が違うだけであり、虚血型の患者さんが出血型に変わったり、その逆であったり、また両方の症状を併せ持つ患者さんもいます。小児はほとんど虚血型で発症し、成人は虚血型、出血型がほぼ半分ずつです。
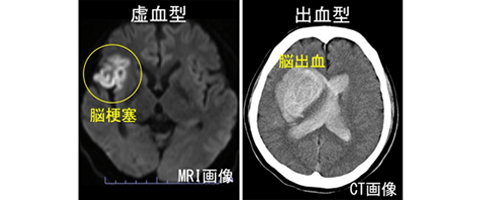
内頚動脈が狭くなると、脳に血流を送る圧力が低下します。脳に届ける血液を補うために異常な側副血行路が発達しますが、それでも血流が不足すると、手足の麻痺やしびれ、言語障害などの症状を起こします。熱いものを食べる、歌を歌う、リコーダーを吹く、大笑いする、など呼吸が荒くなることがきっかけになることが多く、血液中の二酸化炭素の濃度が下がってで脳血管が縮むことが原因ではないかと考えられています。一時的な症状にとどまるものは「一過性脳虚血発作」とよばれ、数分~数十分で症状が回復します。しかし脳血流低下のレベルが重度だと脳の一部が回復不能の傷を負って「脳梗塞」になり、さまざまな症状が固定してしまいます。
脳に血流を送るために異常な側副血行路ががんばっています。しかしこれらの血管はもともと多くの血液を運ぶようにはできていません。長年負担がかかり続けると血管の壁が傷み、やがて破れて「脳出血」が起こります。出血した場所により、手足の麻痺、言語障害などの症状を出します。出血量が多いと意識障害を起こし、重症例では生命に関わることもあります。一度出血を起こすと、高い確率でその後も出血を繰り返します(後述)。また出血型であっても脳血流不足が強く虚血型の要素も併せ持つ例が多くあります。
確定診断と治療方針決定のために以下の検査を行います。脳血管造影とアセタゾラミド負荷検査は外来ではできないので、短期検査入院が必要です。
脳梗塞や脳出血、血管の形を調べるのに必須の検査です。もやもや病は多くの場合、MRI装置をつかった脳血管画像(MRA)で初めて疑われます。
成人では甲状腺機能亢進症(バセドウ病)や甲状腺機能低下症(橋本病)が合併することがあり、その後の治療に大きく影響するのできちんと検査します。また自己免疫疾患(
もやもや病の診断と治療方針の決定に必須の検査です。MRAよりも遙かに詳しく血管の状態が分かります。足の付け根から細いカテーテルを入れて頚部まで誘導し、造影剤を流して写真を撮ります(本ページの一番上の画像)。約1時間の検査中と検査終了後4時間程度はじっとしている必要があり、小さなお子さんの場合、薬で眠ってもらう必要があります。
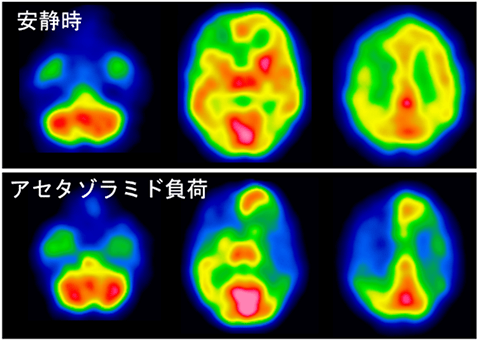
虚血型、出血型にかかわらず、脳血流状態を調べるために必須の検査です。検査方法はいくつかありますが、最も一般的なのは少量の放射性薬剤を静脈注射して脳を撮影する「SPECT(スペクト)検査」です。何もしていない状態(安静時検査)と、血管拡張剤を投与した状態(アセタゾラミド負荷検査)の2回検査を行って、脳血流状態を判定します。ただし、安静時検査で重度の血流障害が明らかな場合は、負荷検査には進みません。また過去に負荷検査を受けたことのある患者さんでは、両者を同時に検査することもあります。
もやもや病と診断され、今後治療が必要な場合には、指定難病または小児慢性特定疾病(18歳未満)の申請を行うことで、今後の医療費に対して一定の公的補助を受けることができます。申請のための書類は、おのおの都道府県知事等に指定された「難病指定医」、「小児慢性特定疾病指定医」が作成する必要があります。
一過性脳虚血発作や脳梗塞を起こしている場合は、血小板の働きを抑えて血管の中で血栓ができるのを防ぐ薬(抗血小板剤)を内服します。少量のアスピリンが最も多く使われています。しかし脳血流検査で強い脳血流障害がある場合には、薬のみで脳梗塞を防ぐことが難しくなってきます。この場合には、脳血管バイパス手術が極めて有効です。これは頭蓋骨の一部に窓をあけ(開頭)、頭皮の血管(
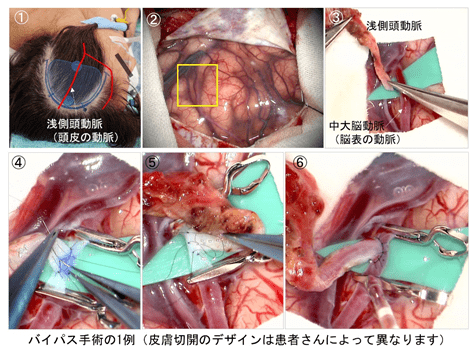
皮膚切開のデザインは、採取する頭皮の動脈の走行や、設置するバイパスの本数によって異なります。お子さんや若い女性が多いので、できるだけ傷が目立たないよう工夫しています。頭皮の切開線は髪の生え際から外に出すことはありません。また切開時には毛根をできるだけ痛めないよう配慮します。さらに症例よっては、頭皮をジグザグに切開することで毛髪の流れと平行にならないようにし、髪をかき分けた時にも傷が目立ちにくくなるような工夫も行っています(右図)。

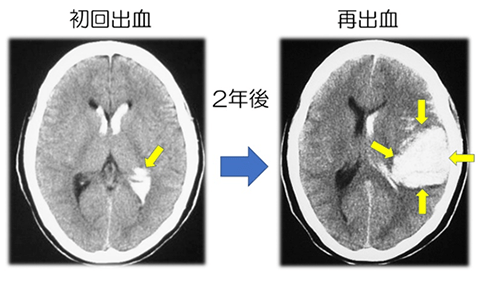
いったん出血発作を起こすと、その後高い確率で再び出血が起こります。再出血の確率は1年間に約7%にものぼり、計算上は今後5年間に約30%、10年間に約50%の患者さんが再出血を経験することになります。次の出血は同じ側の脳のこともあれば、反対側のこともあります。出血を繰り返すことでさまざまな後遺症が加わり、生命に関わることもあります。しかし、再出血を防ぐ方法は長年にわたり不明のままでした。
そこで、もやもや病の治療経験が豊富な日本全国の22施設が集まって共同研究が行われました。その結果、
①虚血型と同じバイパス手術を行うことで、再出血率が約3分の1に減らせる
②大脳のうしろ半分の出血では再出血のリスクが高く、これに対してバイパス手術が極めて有効
ということが分かりました(詳しくは「さらに専門的な解説を参照)。この結果を受けて、現在では出血型の再出血予防を目的としたバイパス手術が行われるようになっています。
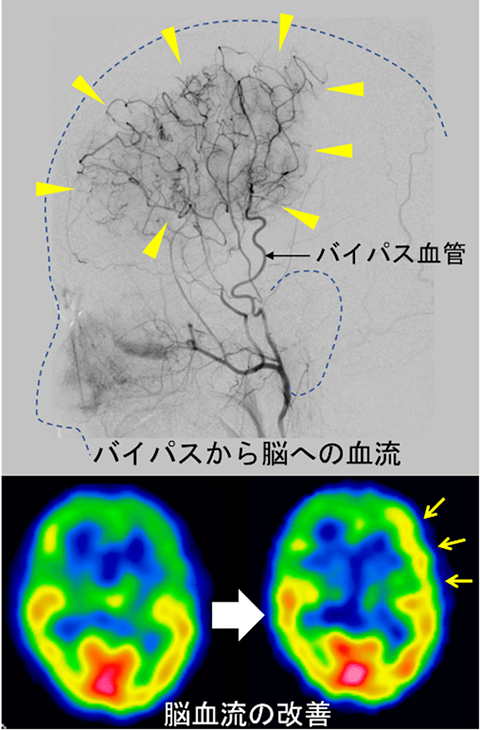
バイパス手術後、MRI検査や脳血流検査を行い、おおむね10~14日で退院となります。バイパス血流は時間をかけて増えていくので、この時点ではまだ脳血管造影検査は行いません。手術後約3ヵ月をめどに、短期検査入院で脳血管造影検査と脳血流検査を行います。
その後は定期的な外来通院(おおむね3ヵ月に1回受診)となります。年に1回はMRIを撮影し、脳梗塞や小さな出血が新しくできていないかどうかを確認します。片方のみ手術してもう一方を経過観察する場合には、未治療側が進行していなかを監視します。また、小児(特に乳幼児)の場合、バイパス血管から遠く離れた脳の前方領域の血流不足が強いと、その後の知能発達に問題を生じるおそれがあり、後日この部分に追加バイパスを提案させて頂くこともあります。
虚血型では、手術後もときどき一過性脳虚血発作がおこることがあります。ただ、手術によって脳血流状態が改善していれば、大きな脳梗塞に至ることはまれです。抗血小板剤を内服している患者さんは、おおむね1年程度発作がなければ減量し、問題がなければその後終了します。発作がないのに長期薬を続けていると、もしも出血型に変わった場合に重症化しやすいからです。
出血型では、手術によって今後の出血率が下がったと考えられますが、ゼロではありませんので、長期にわたって外来で診ていく必要があります。またもしも急な症状(激しい頭痛、麻痺、言語障害など)が出た場合には再出血の可能性があり、すぐに医療機関を受診して検査を受ける必要があります。
これまでの研究の積み重ねで、もやもや病の治療成績は格段に向上しました。しかし稀少かつ特殊な疾患であるため、適切な方針決定・手術のタイミングの見極め、正確な手術手技と綿密な術後管理・その後の長期にわたる診療には、多くの治療経験の蓄積が必要となります。近畿大学脳神経外科はもやもや病のエキスパートとして、患者さんと真摯に向き合い、この病気を克服するお手伝いをして参ります。
★主任教授 髙橋から★
京都大学・国立循環器病研究センターで長年、もやもや病の研究と手術治療にたずさわってきました。ここからはやや専門的になりますが、これまでの研究で明らかにしてきたことを書きます。
小児期に適切なバイパス手術が行われると、その後に脳梗塞を起こすことはとても少ないです。ただし、少ないながら成人後に脳出血をおこすことがあります。
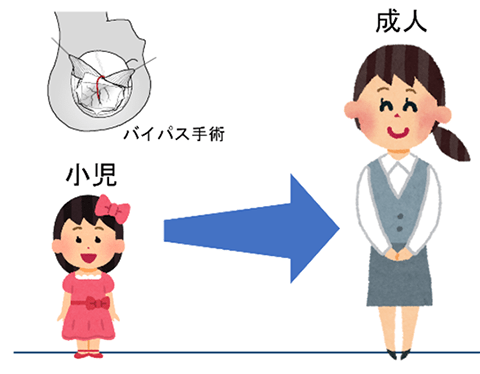
脳梗塞発生前に診断され適切なバイパス手術が行われると、多くは就学とその後の就労に問題はありません。しかし、診断・治療が遅れて手術前にすでに脳梗塞を発生していると、認知機能障害などにより普通学級への就学と就労が困難になるケースがあります。
いずれの研究も、大きな脳梗塞が起こる前に適切な治療を受けることの大切さを示しています。
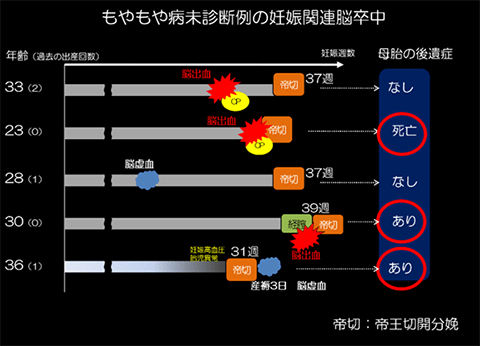
2008年に全国調査研究を行いました。すでにもやもや病診断されていれば、適切な管理によっておおむね安全に妊娠・出産が可能ですが、もやもや病の診断がなされていない女性が妊娠中・分娩時に重篤な脳出血が起こす例がみられました(脳出血で初めてもやもや病と判明)。もやもや病合併妊娠で危険なのは分娩中の過呼吸(ヒーヒーフー)と思われてきましたが、そうではなく脳出血なのです。
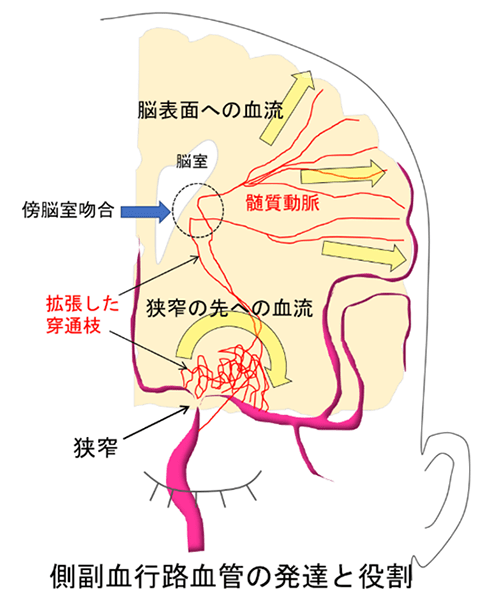
もやもや病の異常な側副血行路は多くの場合、脳の深部に栄養を送る細い「
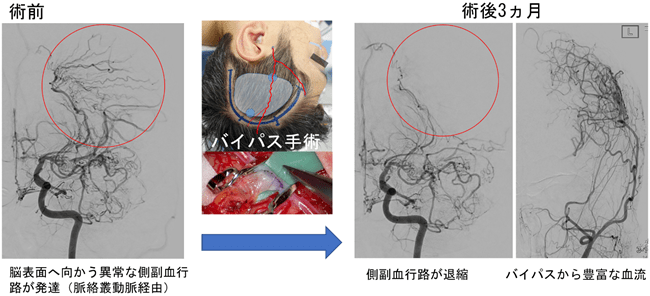
年間7%の高い再出血を防ぐ方法は前世紀まで未確立でしたが、虚血型と同じようなバイパス手術で脳に血流を補ってあげれば側副血行路への負担が減るのではないかと予想されていました。この仮説を証明するために、全国22施設による多施設共同研究を行いました。Japan Adult Moyamoya Trialという名の研究で、略してJAM(ジャム)トライアルとよばれます。研究期間は2001~2013年で、その後2019年まで解析を続けました。
研究の結果、以下のようなたくさんのことが分かり、その結果が世界に向けて発信されました。
側副血行路にはさまざまなパターンがあり、「
脳表にバイパスを行うと、数ヶ月後の脳血管造影で豊富なバイパスからの血流と、異常な側副血行路の退縮が確認できます。バイパス血流が脳表を養ってくれるので、側副血行路の負担が大きく減り、再出血の防止につながると考えられています。JAM Trialの結果は世界に向けて発信され、現在では出血型に対しても積極的にバイパス手術が行われるようになりました。
専門の担当医師
主任教授、診療科長 髙橋 淳
脳神経外科における手術の実績は関西だけでなく国内でもトップクラス
南大阪で最先端医療を受けるなら近畿大学医学部脳神経外科へ
診療希望の方は、かかりつけ医にご相談ください。