緑内障
はじめに
緑内障は次第に見える範囲(視野)が狭くなっていく病気です。病初期では視野異常があっても視力は保たれており自覚症状に乏しい場合が多いですが、進行すると、“かすむ”、“見えない部位がある”等の自覚症状が生じてきます。障害された視野は回復することは無く、そのまま放置すると失明に至る場合もあります。現在、日本国内での中途失明の原因疾患の1位は緑内障となっています。決してめずらしい病気では無く40歳以上の20人に1人は緑内障を有していることが分かっており、今後もその数は増えていくことが予想されています。残念ながら緑内障は治る病気ではありませんが、初期段階で病気を発見し治療開始することで日常生活に最低限必要な視力及び視野を生涯にわたり維持できる可能性が高くなります。そのため、自覚症状が無くても40歳を超えたら年に1回の眼科受診をお勧めします。
原因
主な原因は眼圧が高いことによります。目の中では房水 と呼ばれる液体が虹彩 (茶色目)の奥にある毛様体 という組織で産生され、角膜(黒目)と虹彩の間(隅角 )にある線維柱帯 より眼外へ排出されています(図1)。通常、産生と排出は一定のバランスが保たれ眼圧の正常値は10-21mmHgです。このバランスが何らかの原因(加齢、炎症、外傷等)により崩れることで眼圧上昇をきたします。しかし、眼圧が正常範囲内であっても緑内障になることも多く(正常眼圧緑内障)、眼圧が正常だから安心というわけではありません。房水の排出経路にある隅角の開きの大きさは個人差があり、広い方(開放隅角 )や狭い方(狭隅角 )(図1)がいます。狭い場合は突然隅角が完全に閉塞することで眼圧が高くなり眼痛や視力低下をきたす“急性緑内障発作”を生じる危険性があります。
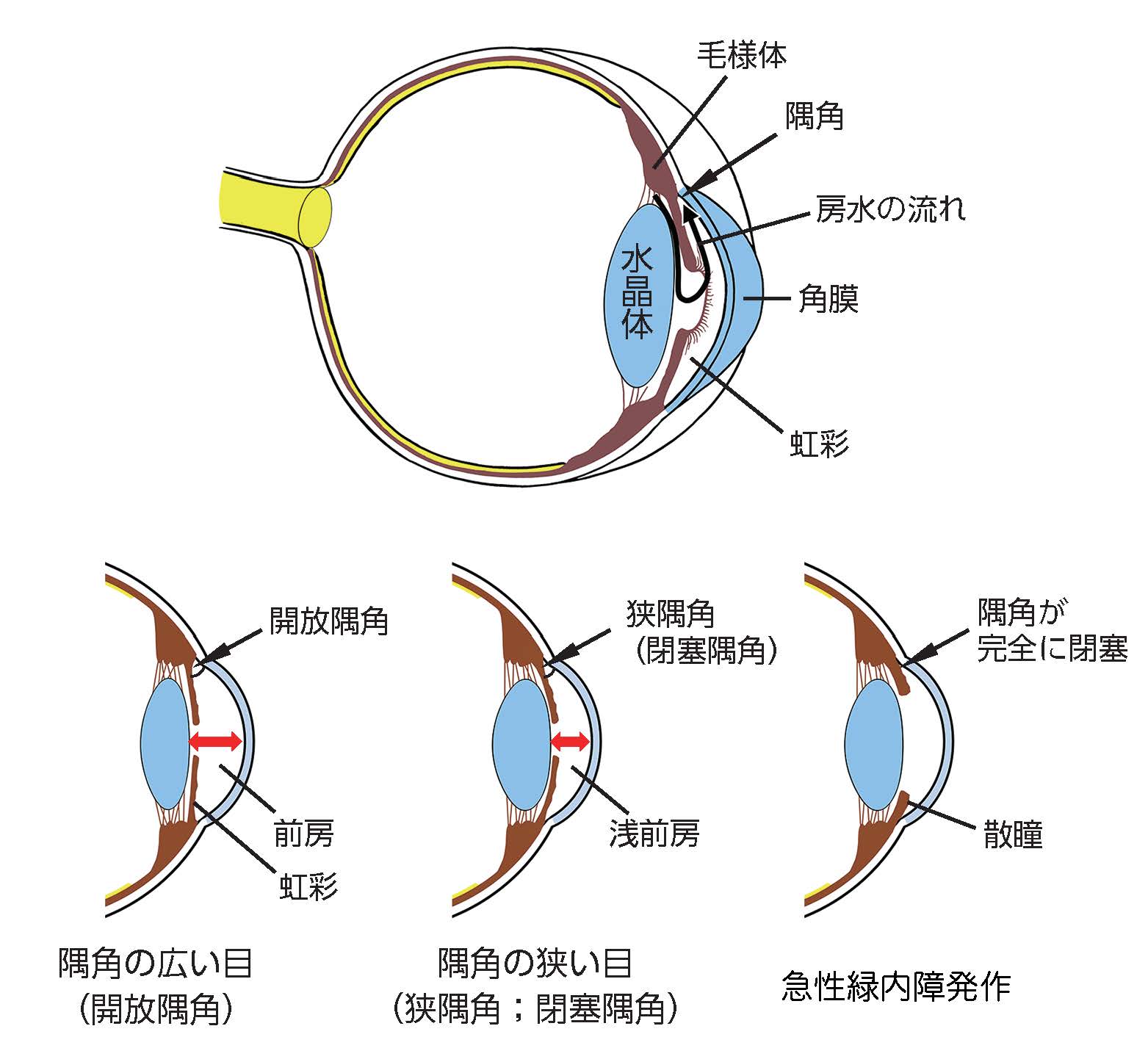
図1
診断・経過診察
視力・眼圧測定、視野検査、眼底画像検査にて緑内障の有無や程度の評価を行います。一般的に緑内障の進行はゆっくりですので治療開始後もこれらの検査を何年にもわたり定期的に行い病状の悪化の有無を評価します。
治療
治療は眼圧を下げることです。しかし、眼圧が下がっても視野を改善させるものではなく視野障害の進行速度を緩やかにさせることを目的とします。 治療方法には、1 点眼、2 レーザー、3 手術があります。
- 1. 点眼
- 最初に選択される治療方法です。緑内障の点眼薬には多くの種類があり、1種類だけで眼圧が下がらない場合は他の点眼薬を併用していきます。多くの場合は点眼治療のみで経過診察をすることになります。
- 2. レーザー
- 点眼での効果が不十分な場合に行います。通常、外来での治療として点眼麻酔で5-10分程度で行えます(日帰り)。レーザー治療の適応かどうかは目の状態によって判断します。
- 3. 手術
- 点眼やレーザー加療を行っても眼圧が下がらない場合は手術が必要となり、眼内の水(房水)を眼外へ導く側副路
(バイパス)を作成します。主な術式として下記の3つがあります。
- a. 線維柱帯 切開術 (流出路再建術)
- b. 線維柱帯切除術 (濾過 手術)
- c. チューブインプラント手術

