

 メニュー
メニュー


 メニュー
メニュー
責任者・診療部長 木村 豊
〇…初診・再診とも診療 □…初診のみ診察 △…再診(予約)のみ診察 ―…休診
| 月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|
| 〇 | 〇 | 〇 | 〇 | 〇 |
| 担当医師名 | 専門分野 | 専門医資格等 |
|---|---|---|
 教授、診療部長
教授、診療部長木村 豊 1990年 |
消化器外科、(上部消化管:胃・食道)、内視鏡外科、外科感染症、化学療法 | 日本外科学会指導医・外科専門医、 日本消化器外科学会指導医・消化器外科専門医・消化器がん外科治療認定医、 日本内視鏡外科学会技術認定医(消化器・一般外科)、 日本消化器病学会指導医・消化器病専門医、 日本消化器内視鏡学会指導医・消化器内視鏡専門医、 日本食道学会食道科認定医、日本医師会認定産業医、 日本がん治療認定医機構がん治療認定医、 日本栄養治療学会認定医、 ICD制度協議会認定インフェクションコントロールドクター、 日本外科感染症学会外科周術期感染管理認定医・教育医、 ダヴィンチサージカルシステム認定医(Console Surgeon)、 日本ロボット外科学会Robo-Doc Pilot認定(国内B級)、ロボット支援手術プロクター(消化器・一般外科)、 学会評議員(日本消化器外科学会、日本臨床外科学会、日本胃癌学会、日本食道学会、日本外科感染症学会、近畿外科学会、日本栄養治療学会、日本外科代謝栄養学会)、 医学博士(大阪大学) |
 教授
教授肥田 仁一 (緩和ケアセンター) 1985年 |
消化器外科、緩和医療 | 日本外科学会指導医・外科専門医、 日本消化器外科学会指導医・消化器外科専門医、 日本大腸肛門病学会指導医・大腸肛門病専門医、 日本消化器内視鏡学会指導医・消化器内視鏡専門医、 日本がん治療認定医機構がん治療認定医、 医学博士(近畿大学) |
 講師
講師原口 直紹 2001年卒 |
消化器外科、(下部消化管)、内視鏡外科 | 日本外科学会指導医・外科専門医・認定医、 日本消化器外科学会指導医・消化器外科専門医・消化器がん外科治療認定医、 日本内視鏡外科学会技術認定医(消化器・一般外科)、 日本がん治療認定医機構がん治療認定医、 ダヴィンチサージカルシステム認定医(Console Surgeon)、 学会評議員(日本消化器外科学会)、 医学博士(九州大学) |
 医学部講師
医学部講師古賀 睦人 (腹部救急センター長) 2004年 |
消化器外科(肝胆膵)、内視鏡外科、腹部救急、外科感染症、化学療法、栄養療法 | 日本外科学会指導医・外科専門医、 日本消化器外科学会指導医・消化器外科専門医・消化器がん外科治療認定医、 日本肝胆膵外科学会高度技能専門医、 日本腹部救急医学会腹部救急教育医・認定医、 ICD制度協議会認定インフェクションコントロールドクター、 日本外科感染症学会外科周術期感染管理認定医・教育医、 学会評議員(日本肝胆膵外科学会)、 医学博士(大阪大学) |
 医学部講師
医学部講師額原 敦 (おなかのヘルニアセンター・リーダー) 2010年 |
消化器外科、(上部消化管)、(ヘルニア)、内視鏡外科、化学療法、栄養療法 | 日本外科学会外科専門医、 日本消化器外科学会消化器外科専門医・指導医・消化器がん外科治療認定医、 日本消化器病学会専門医・指導医、 日本消化器内視鏡学会専門医、 日本がん治療認定医機構がん治療認定医、 ダヴィンチサージカルシステム認定医、 日本栄養治療学会認定医・指導医、 日本食道学会食道科認定医、 ICD制度協議会認定インフェクションコントロールドクター、 日本ヘルニア学会鼠径部ヘルニア修得医、 学会評議員(日本栄養治療学会)、 日本内視鏡外科学会技術認定医(胃)、 医学博士(大阪大学) |
 医学部講師
医学部講師藤井 渉 2010年 |
消化器外科(肝胆膵)(ヘルニア)、内視鏡外科、化学療法 | 日本外科学会外科専門医、 日本消化器外科学会指導医・消化器外科専門医・消化器がん外科治療認定医、 日本消化器病学会専門医、 日本肝臓学会肝臓専門医、 日本がん治療認定医機構がん治療認定医、 学会評議員(日本肝胆膵外科学会) |
 医学部講師
医学部講師南 壮一郎 2015年 |
消化器外科(下部消化管)(ヘルニア)、炎症性腸疾患、内視鏡外科 | 日本外科学会外科専門医、 日本消化器外科学会消化器外科専門医・消化器がん外科治療認定医 |
 医学部講師
医学部講師土橋 果実 2016年 |
消化器外科(下部消化管)(ヘルニア)、炎症性腸疾患、内視鏡外科 | 日本外科学会外科専門医、 日本消化器外科学会消化器外科専門医・消化器がん外科治療認定医 |
 医学部講師
医学部講師伊丹 偉文 2016年 |
消化器外科、(上部消化管)、(ヘルニア)、内視鏡外科、化学療法、緩和治療 | 日本外科学会外科専門医、 日本消化器外科学会指導医・消化器外科専門 医・消化器がん外科治療認定医 医学博士(大阪大学) |
 専攻医
専攻医三上 希実 2023年 |
― | ― |
 専攻医
専攻医山平 陽亮 2023年 |
― | ― |
 非常勤医師
非常勤医師井上 啓介 |
― | ― |
 非常勤医師
非常勤医師大塚 正久 |
― | ― |
| 科目 | 内容 | 件数 (2022年) |
件数 (2023年) |
件数 (2024年) |
件数 (2025年) |
|---|---|---|---|---|---|
| 上部消化管疾患 | |||||
| 食道がん | 食道切除・再建 | 3 (胸腔鏡3) |
8 (胸腔鏡8) |
7 (胸腔鏡7) |
6 (胸腔鏡6) |
| 食道裂孔ヘルニア | 0 | 1 | 1 | 2 | |
| 食道がんその他 | 3 | 1 | 5 | 0 | |
| 胃がん | 開腹胃切除 | 9 | 4 | 1 | 2 |
| 腹腔鏡下胃切除 | 33 | 26 | 29 | 36 | |
| 胃十二指腸GIST・ 粘膜下腫瘍 |
開腹胃部分切除 | 0 | 0 | 0 | 0 |
| 腹腔鏡下胃部分切除 | 2 | 3 | 6 | 6 | |
| その他の手術 | バイパス手術、審査腹腔鏡 | 6 | 4 | 7 | 7 |
| 胃・十二指腸潰瘍穿孔 | 大網充填 | 9 | 4 | 5 | 6 |
| 下部消化管疾患 | |||||
| 結腸がん | 開腹結腸切除 | 9 | 3 | 1 | 0 |
| 腹腔鏡下結腸切除 | 53 | 68 | 64 | 53 | |
| 直腸がん | 開腹直腸切除・切断術 | 2 | 0 | 0 | 0 |
| 腹腔鏡下直腸切除・切断術 | 22 | 27 | 44 | 20 | |
| 人工肛門造設、バイパス術など | 5 | 3 | 18 | 28 | |
| 小腸・大腸粘膜下腫瘍 | 腸切除 | 2 | 2 | 2 | |
| 腸閉塞 | 腸閉塞解除術 | 25 | 21 | 21 | 31 |
| 虫垂炎 | 虫垂切除術 | 31 (腹腔鏡25) |
29 (腹腔鏡29) |
33 (腹腔鏡25) |
33 (腹腔鏡32) |
| 痔核 | 痔核根治術 | 2 | 2 | 0 | 0 |
| 直腸脱 | 腹腔鏡下直腸固定術 | 0 | 0 | 0 | 0 |
| 小腸腫瘍 | 小腸切除 | 4 | 2 | 0 | 1 |
| その他の腸疾患 | 21 | 34 | 33 | 28 | |
| 肝胆膵疾患 | |||||
| 肝臓がん | 開腹肝切除 | 9 | 12 | 4 | 6 |
| 腹腔鏡下肝切除 | 0 | 3 | 4 | 6 | |
| 転移性肝がん | 6 (腹腔鏡2) |
6 (腹腔鏡5) |
5 (腹腔鏡3) |
||
| 胆のうがん | 拡大胆のう摘出 | 4 | 2 (腹腔鏡1) |
2 (腹腔鏡2) |
0 (腹腔鏡0) |
| 胆管がん、乳頭部癌 | 膵頭十二指腸切除 | 3 | 5 | 3 | 3 |
| 肝切除など | 5 | 1 | |||
| 膵臓がん・のう胞性腫瘍 | 膵切除 | 15 | 12 | 12 | 14 |
| その他 | 8 | 1 | |||
| 胆石症・胆のう炎 | 開腹胆のう摘出 | 3 | 0 | 1 | 0 |
| 腹腔鏡下胆のう摘出 | 102 | 88 | 77 | 92 | |
| 肝のう胞 | 腹腔鏡下嚢胞開窓術 | 5 | 0 | 0 | 0 |
| 脾臓疾患 | 腹腔鏡下脾臓摘出術 | 2 | 1 | 0 | 0 |
| 肝胆膵その他 | 11 | 3 | 4 | ||
| その他の疾患 | |||||
| そけいへルニア | 腹腔鏡下へルニア修復 | 66 | 69 | 77 | 68 |
| そけいへルニア 腹壁瘢痕ヘルニア |
前方アプローチ法 | 29 | 19 | 11 | 20 |
| 腹壁瘢痕ヘルニア修復 | 6 (腹腔鏡3) |
6 (腹腔鏡3) |
6 (腹腔鏡2) |
8 (腹腔鏡5) |
|
| 緊急手術を要する疾患 | |||||
| 腹部救急疾患 | 緊急手術 | 107 | 111 | 128 | 130 |
傷の小さな腹腔鏡手術は術後の痛みが少なく回復も早いと言われています。しかし、腹腔鏡用の特殊な器具を使い、手術の自由度がやや制限されますので、開腹手術比較して高度な技術が必要です。当科には、日本内視鏡外科学会で認定された技術認定医が4名在籍しており、がんの手術では、大腸手術の95%、食道手術の100%、胃手術の95%程度、肝臓・膵臓手術の一部に腹腔鏡手術・胸腔鏡手術を行っています。そけいヘルニアなどの良性疾患や虫垂炎、潰瘍穿孔などの急性腹症に対しても積極的に行っています。
近畿大学奈良病院は、多様化する胃がん診療を高い専門性をもって提供できる施設として日本胃癌学会認定施設A(A023-056)に認定されています。胃がんの治療数、診療にかかわる医師(外科、消化器内科、腫瘍内科、病理診断科、放射線科など)や診療体制が整っているA要件で認定されているのは、全国で152施設、奈良県内では2施設のみです。外科、内科、病理診断科、放射線科、メディカルスタッフが一丸となって最善の胃がん治療を提供しています。
手術は、可能な限り腹腔鏡手術を行います。ロボット手術は導入に向けて準備しています。詳しくは、「胃がんについての詳しい解説 ―胃がんの診断から治療(手術、化学療法)まで―」をクリックしてください。

スキルス胃がん(硬がん)は、進行している場合が多く、がん細胞が腹腔内に散らばる腹膜転移・腹膜播種をきたしやすくなっています。当院では、スキルス胃がん(硬がん)に対して、積極的に取り組んできています。まず、全身麻酔下に腹腔鏡検査を行って、腹膜転移の有無、腹水中のがん細胞の有無(腹腔洗浄細胞診)を検査します。手術だけでは不十分なこともあるため、手術前に化学療法を行う場合もあります。腹膜転移が認められた場合には、出血や狭窄の症状がなければ、まず化学療法を行います。化学療法がよく効いて腹膜転移が消失すれば後で手術を行うこともあります。現在、スキルス胃がんに対して通常の化学療法と腹腔内に直接抗がん剤を投与する腹腔内化学療法を比較する臨床試験(医師主導治験)が行われており、近畿大学奈良病院も参加しています。腹腔内化学療法については、『胃がんについての詳しい解説 ―胃がんの診断から治療(手術、化学療法)まで― 「23.腹腔内化学療法」、「28.腹膜転移・腹膜播種に対する腹腔内化学療法の研究(医師主導治験)」』をご覧ください。
スキルス胃がんと腹膜転移・腹膜播種の治療
胃がんについての詳しい解説 ―胃がんの診断から治療(手術、化学療法)まで―
食道がんは、進行度によって治療法が大きく異なりますので、外科、消化器内科、腫瘍内科、放射線科、病理診断科などが集まって最善の治療法を相談します。食道がん治療ガイドラインを参考にして、内視鏡治療、手術、術前化学療法+手術、化学療法+免疫療法、化学放射線療法を進行度に応じて適切に行います。
また、奈良県立医科大学病院を除いて奈良県内で唯一、食道外科専門医準認定施設に認定されています。
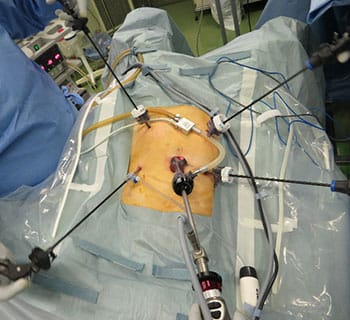
手術は、胸腔鏡、腹腔鏡による傷の小さな低侵襲手術を中心に行っています。低侵襲手術によって、術後の傷の痛みが少なく、術後の肺炎も少なくなるとされています。
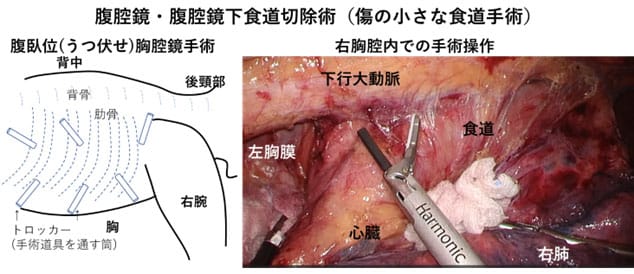
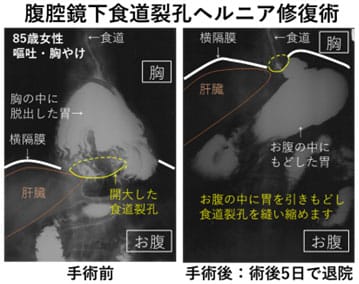
最近、「胸やけ」、「げっぷ」、「胸痛」、「夜間の咳」などを訴える逆流性食道炎の患者さんが増えています。その原因として食道と胃の境目の横隔膜の筋肉(食道裂孔)が緩んで開大する食道裂孔ヘルニアがあげられます。食道裂孔ヘルニアがあると胃酸が食道内に逆流していろんな不快な症状につながります。胃酸の分泌を抑えるプロトンポンプインヒビターを内服してもよくならない場合には、手術治療も考慮されます。当院では、腹腔鏡で開大した食道裂孔を縫縮して胃液が逆流しないようにする手術(腹腔鏡下食道裂孔修復術)を行っていますので、まずはご相談ください。
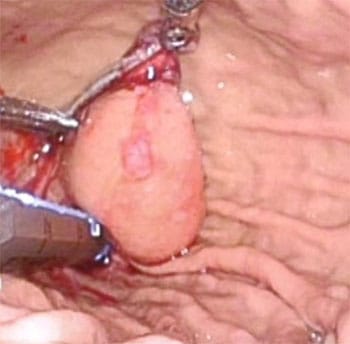
胃の粘膜下腫瘍のうち消化管間質腫瘍(GIST)は5cm以下であれば腹腔鏡下胃部分切除を行うことが標準治療となってます。当科では、腹腔鏡による低侵襲手術の中でもさらに傷を小さくして負担を軽減する、単孔式腹腔鏡下手術を行っています。原則的に臍の傷のみで手術を行いますので、手術後も傷はほとんど目立ちません。胃の外側から切除する場合と胃の内側から切除する場合があります。写真は胃の内側から切除する単孔式腹腔鏡下胃内手術の様子です。
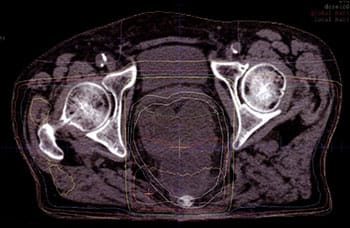
進行直腸がんに対して、腫瘍を切除した後の再発のリスクを減らし、肛門をできるだけ温存して人工肛門を避けるために、手術前に化学療法と放射線治療を行い、腫瘍を縮小させる治療を行っています。
当院には最新の放射線治療装置があり、専門の放射線治療医がいますので、この治療が可能となっています。
30人以上の患者さまにこの治療を行い、多くの患者さまが、再発なく、人工肛門のない生活を送られています。
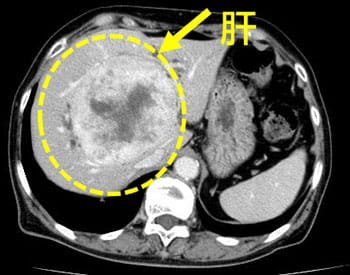
肝胆膵がんの手術は、消化器外科手術の中で、特に難易度が高いといわれています。この難しい手術を安全に、かつ確実に行うことのできる外科医を日本肝胆膵外科学会が高度技能専門医として認定しています。当院には日本肝胆膵外科学会高度技能専門医が在籍しており、安全かつ適切に手術を行っています。
肝胆膵がんの手術については、当院ホームページのがんセンター内にも詳しく紹介しています。
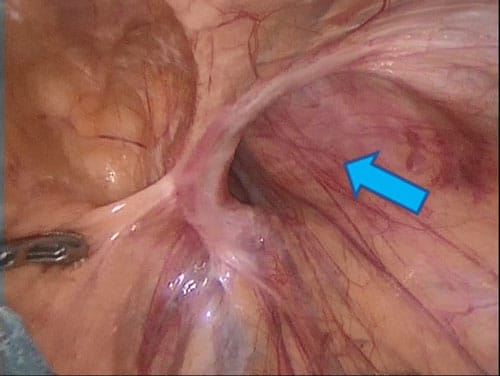 そけいヘルニア
そけいヘルニア メッシュ挿入の様子(TAPP法)
メッシュ挿入の様子(TAPP法)そけいヘルニア(脱腸)は、脚の付け根にあるそけい管と呼ばれる器官(トンネルのようなもの)が大きく発達して腹部の内臓が飛び出した状態(脱腸)で、脚の付け根が饅頭のように柔らかく脹れてきます。放っておくと、腸閉塞になり緊急手術が必要になることがあります(ヘルニア嵌頓)。まずは、医師の診察をお薦めします。
治療法は、手術でそけい管のトンネルの入り口をメッシュで塞ぐしかありません。当科は、そけいヘルニア(脱腸)に対して腹腔鏡手術(TAPP法、TEP法)を積極的に取り入れております。メリットは、4Kカメラによる正確な診断能力と傷が小さいことです。手術後、身体への負担を軽減します。デメリットは、手術の難易度が高く、この手術に精通した術者(エキスパート)を必要とすることです。
当科では、日本ヘルニア学会で認定された鼠径部(そけいぶ)ヘルニア修得医を中心に8名の習熟した技術を持つ外科医が手術を担当しております。通常は2泊3日(入院期間3日)か3泊4日(入院期間4日)のスケジュールで行っています。並存疾患のない患者さんでは、1泊2日の手術(手術当日入院、翌日退院、入院期間2日)も可能ですので遠慮なくご相談ください。
その他、腹壁瘢痕ヘルニア、食道裂孔ヘルニアなどおなかのヘルニアのすべてを「おなかのヘルニアセンター」で安全に治療します。
そけいヘルニア(脱腸)の手術(おなかのヘルニア手術センター)
胃がんについての詳しい解説 ―胃がんの診断から治療(手術、化学療法)まで―
そけいヘルニア(脱腸)の手術(おなかのヘルニア手術センター)
当科では、がんの手術と腹部救急疾患の手術を2つの柱として積極的に取り組んでいます。
現在、日本人の2人に1人ががんを患い、3人に1人ががんのために命を失います。ですからがんは非常に身近な病気でまさに国民病とも言えます。国もその重大性を認識し、がん対策の充実を図るため、2006年にがん対策基本法を制定し、がん対策に取り組んでいます。当科でも、その基本方針に則り、「高度な専門医療」、「多職種によるチーム医療」、「地域のかかりつけ医との連携診療」を3つのキーワードにして、がんの克服のための様々な取り組みを行って、がんの患者さまとそのご家族をしっかりとサポートするようにしています。
 木村 豊
木村 豊
一方、すぐに対処しなければならない急性腹症(腹部救急疾患:急性胆嚢炎、ヘルニア嵌頓、腸閉塞、急性虫垂炎、穿孔性胃潰瘍など)に対する緊急手術も積極的に行っています。昨今、麻酔科医、外科医不足が問題となることもありますが、当院では、急性腹症(腹部救急疾患)で患者さまが命を失うことがないように麻酔科、救急集中治療センター、消化器内科と協力して、夜間・休日でも緊急手術行える体制を整えています。
手術は、日本内視鏡外科学会で技術認定を受けた医師が2名いますので、傷の小さな「低侵襲手術(腹腔鏡手術)」を可能な限り行います。胃がん、大腸がんは90%以上が腹腔鏡手術です。食道がんも日本食道学会の食道外科専門医準認定施設に認定されており、胸腔鏡・腹腔鏡で安全な手術を行っています。また、肝胆膵のがんの手術には高度な専門性が必要となりますが、外科には日本肝胆膵外科学会肝胆膵外科高度技能専門医がいますので、安全に手術を行うことができます。そけいヘルニアは、学会で認定された鼠径部(そけいぶ)ヘルニア修得医が在籍しています。
がんの治療においては、外科、内科、放射線科、病理診断科、がん看護専門看護師などで構成される「キャンサーボード」で病院として最善の治療方法について議論を行い、「高度な専門医療」を患者さまに提供します。また、治療方法について患者さま・ご家族にわかりやすく丁寧に説明するように心がけています。
手術で胃、腸、膵臓などを切除すると消化吸収が悪くなったり、高齢者では術後に足腰が弱ったり、誤嚥しやすくなったりして、生活の質(QOL)が低下することもあります。外科では、看護師、管理栄養士、薬剤師、理学療法士、歯科医師など多職種が協同する「チーム医療」で術後のQOLの低下を予防するように努めています。私が、まだ若いころは♪「24時間働けますか?」♪の時代でしたが、今は時代が変わりました。「チーム医療」の導入によってより安全性が高まっています。
治療前から退院後もお住いの近くのかかりつけの医療機関と密に連絡を取りながら、まさに二人の主治医がいるようなイメージでかかりつけの先生と「連携診療」を行っていますので、かかりつけの先生に書いていただいた紹介状をご持参の上ご来院ください。
患者さまのがんの進行度だけでなく、年齢、体力、生活状況、QOLなどを含めて総合的に判断して、適切に、迅速に、優しく、最善の治療・手術を行うように努めていますので、安心してご来院ください。
病院公式のYouTubeもぜひ一度ご覧ください。消化器外科についてわかりやすく説明しています。