症例ごとの最善をめざして
食道は、
国内の食道がんは90%以上が
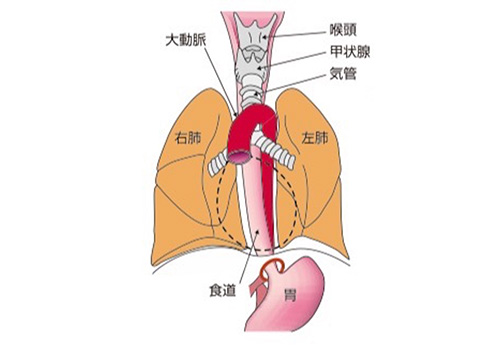 図1 胸部の解剖と食道の位置関係
図1 胸部の解剖と食道の位置関係
食道は、気管・肺・心臓・大動脈などの重要臓器と接しています(心臓は点線で省略)
進行度は、
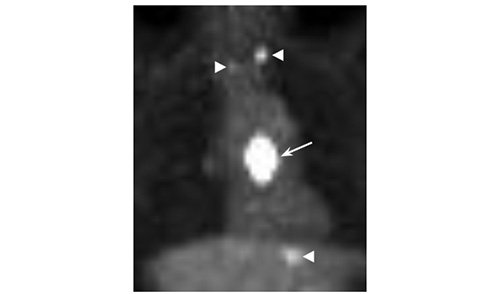 図2 FDG-PETによる転移評価
図2 FDG-PETによる転移評価
→:食道腫瘍、▶:転移リンパ節
当院では、外科・消化器内科・腫瘍内科・放射線科合同の検討会(キャンサー・ボード)で全例の治療方針を検討しています。現在、切除可能進行食道がんの標準治療は「術前化学療法+手術」で、全身と局所の合わせ技で治癒を目指すというものですが、腫瘍の局所進展で切除困難が予想される腫瘍に対しては「術前化学放射線療法(抗がん剤+放射線)+手術」で局所の相乗効果による完全切除を目指すなど症例毎に最適の治療を合議制で決定しています。またこれらの治療に奏効しない、あるいは臓器機能不良で適応できない症例や治癒困難な高度進行例または治療後の再発症例など、治療に難渋する症例に対しても各科の経験と知恵を絞り、最新の化学療法や免疫療法など治験も含めて検討し、外科としても他疾患術後や全身状態不良で切除が困難な症例でもあきらめることなく、新しい術式を開発してでも治癒を目指して挑戦して可能性を追求しています。
手術は、胸腹部の食道切除と頸・胸・腹部(術前の画像および術中迅速病理診断でも転移陰性例は頸部郭清の省略を個別化)のリンパ節郭清の後、胃を細い管(胃管)にして食道を再建するというものです(図3)。非常にリスクもからだに与えるダメージも大きな手術ですが、近年は胸腔鏡や腹腔鏡による拡大加画像を基に精細かつ正確な手術をを用いて小さな傷で行う術式が導入され、当院でも積極的に取り組んでいます(図4)。また、これらの手技を応用して切除困難で極めてリスクの高い放射線治療後の手術(サルベージ手術)も、10cmの小開胸で安全かつ確実な切除を行っています。症例によっては、頸部操作を省略した高位胸腔内吻合や縦隔鏡を用いて頸部と腹部からのみで開胸せずに食道を切除するなど根治性を維持しながらできる限りの機能温存と手術侵襲の軽減に努めています。また、術後合併症についても、手術の改良と医師、看護師、理学療法士一体となったチーム医療で、縫合不全率は約1%強前後、術後肺炎も軽症を含めても10%以下になっています。
ただ、全体の5年生存率は、II期であれば約80%ですが、III期になると約35%になります。しかし、術前治療によりPETで集積がなくなる程の効果があればIII期でも約60%の5年生存率が期待できます。したがって、進行度よりも術前治療にどれだけ奏効したかが重要になってきます。
ちなみにこの患者さんは胸部中部の進行食道がんで、声帯を動かす反回神経周囲のリンパ節転移嗄声を生じた以外にもFDG-PETで多数のリンパ節転移を認めました。しかし、術前化学療法により治療後にはPETの集積は全て消失し、右反回神経も切除することなく根治的に切除されました。術後5年、再発もなく、元に仕事に復職しておられます。
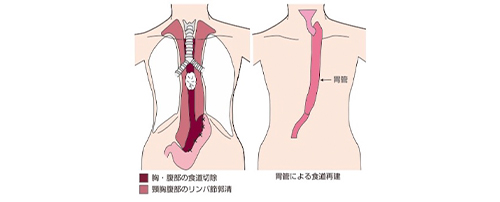 図3 切除範囲(左)と食道の再建方法(右)
図3 切除範囲(左)と食道の再建方法(右)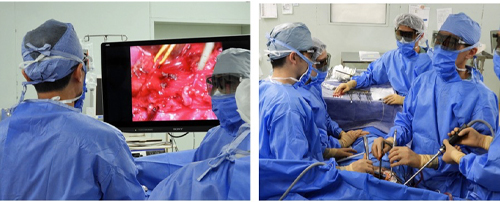 図4 3D胸腔鏡モニター下の手術
図4 3D胸腔鏡モニター下の手術2006年から2014年までの進行度別の胸部食道がんの術後5年生存率を示します(図5)。
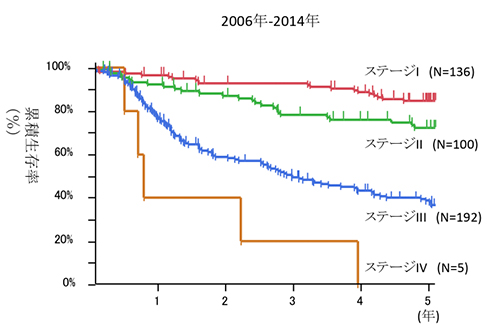 図5 当科における胸部食道がんのステージ別5年生存率
図5 当科における胸部食道がんのステージ別5年生存率
5年以上の術後経過を追跡した2006年~2014年の433症例