がんになる前に手術するにはどうするか
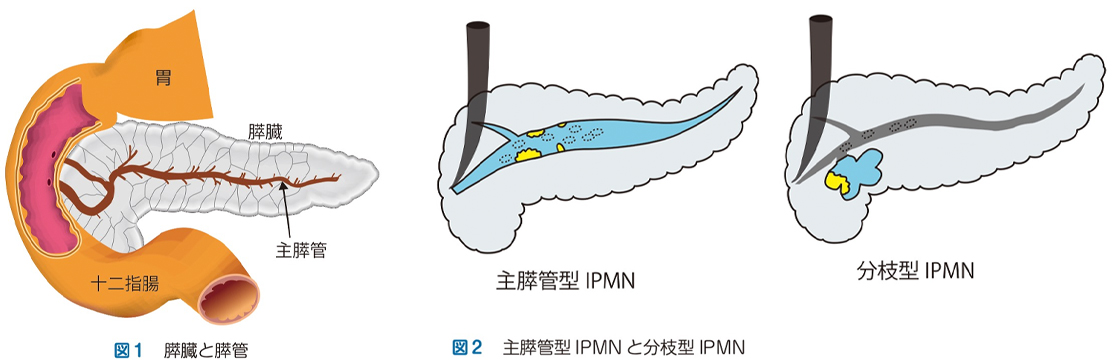
この病気の正体は、名は体を表すの言葉通り、膵液を出す膵管という管の中に、乳頭(イボのようなもの)状の腫瘍ができて、それが粘液を出すというものです。正常の膵臓はコップ1、2杯の量の膵液という消化液を、毎回の食事の際に一気に十二指腸へ分泌しますが、膵液は水のようにサラサラしています。
しかし、この腫瘍が分泌する粘液はドロドロしていて簡単には流れないので、流れが滞ってたまってしまいます。膵管は樹木のように中心に幹になる部分(主膵管)があって、そこから枝分かれしています(図1)。
この腫瘍は
そこで、分枝型のIPMNを嚢胞性膵腫瘍として扱っています。IPMNは、60歳以上の人にできやすく、男性が女性よりも2倍かかりやすいことが分かっています。また、主膵管型と分枝型では分枝型の方が多く7割を占め、分枝型は十二指腸に近い膵頭部にできることが多いといわれています。
この腫瘍は、一般的には症状がありません。健康診断やたまたま別の病気の検査で行った超音波検査やCTで見つかるケースがほとんどです。ただ、粘液が主膵管に詰まる主膵管型や、分枝型であっても粘液が主膵管に出てきて詰まった場合は、膵液の流れが悪くなって食後に腹痛が起きたり、血液中に膵液中に含まれるアミラーゼやリパーゼがあふれて上昇する膵炎を起こすことがあります。
この腫瘍の検査は主として形態学的診断法になります。体外式の腹部超音波検査や、造影CT、核磁気共鳴法によるMRCPで診断ができます(画像1)。ただし、この病気で最も問題になるのは、がん化です。最初は全て良性の
主膵管型は見つかったとき、既にがんになっていることが多く、治療の時期を逃すと根治できなくなるため、見つかった時点で手術を行います。一方、分枝型は比較的ゆっくりとがん化するといわれており、高齢の人なら一生手術しなくても済む場合もあります。そこで、がんの可能性が高い場合だけ手術を行います。
胃や大腸の腫瘍は、直接、内視鏡で腫瘍を観察して一部を採取して、それを顕微鏡で調べてがんかどうかを判定できますが、膵臓の場合は直接取ることは非常に困難です。そのため、これまで多くの症例から、どんな条件があればがんの可能性があるかが分かっており、それによって判定します。判断基準は、分枝型の嚢胞の大きさ、主膵管の太さと、嚢胞内の腫瘍の大きさなどです。分枝型IPMNの嚢胞はそれ全体が腫瘍ではなく、その中のイボのような部分が粘液を出す腫瘍なので、その腫瘍の大きさでがんかどうかを判定します。嚢胞の大きさと主膵管の太さは、普通の腹部超音波検査、造影CT、MRCPで判定できますが、嚢胞内の腫瘍の大きさはこれらの検査では測定できません。そのため、胃カメラの先端に超音波装置が付いていて、胃や十二指腸の中から、膵臓を超音波で調べる超音波内視鏡(EUS)という検査を行う必要があります。胃や十二指腸は膵臓と接しており、膵臓の内部を詳しく観察でき、嚢胞内の腫瘍の大きさを測定することができます(画像2)。
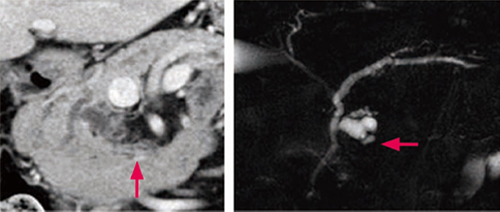 画像1 患者さんの分枝型IPMNの造影CT画像(左)とMRCP画像(右)膵頭部に分枝型IPMNが見られ、分枝膵管が袋状に拡張しています(→)
画像1 患者さんの分枝型IPMNの造影CT画像(左)とMRCP画像(右)膵頭部に分枝型IPMNが見られ、分枝膵管が袋状に拡張しています(→)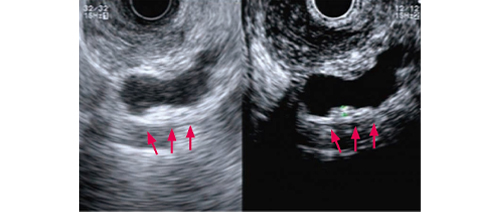 画像2 画像1と同じ患者さんの分枝型IPMNの超音波内視鏡画像
画像2 画像1と同じ患者さんの分枝型IPMNの超音波内視鏡画像 主膵管型IPMNと診断したら、がんの可能性が高いので手術を選択します。主膵管の中でその部分に腫瘍があるかは判定が困難なので、多くの場合、膵臓を全て切除する膵全摘術を行います。
分枝型IPMNの場合は、前述の方法でがんの可能性を判断して手術を選択します。分枝型でがんの可能性は低いと判定された場合でも、半年に1回の間隔で検査を行って、がん化していないかを観察し、がん化を疑う変化が見られた場合は手術を行います。
膵頭部にあれば膵頭十二指腸切除術、膵体尾部にあれば膵体尾部切除を行います。この術式に関しては「膵がんの手術」をご覧ください。ただし、このようにして手術になる場合には周りに広がっている可能性は少なく、一般的ながんの手術とは違って、周りのリンパ節や神経などの組織を根こそぎ切除する必要はありません。膵体尾部切除であっても、一般的ながんの手術とは異なり、膵臓の左側にある
手術の結果、たとえがんになっていたとしても、周りに広がっている浸潤がんでなければ、再発することはありません。術後の抗がん剤の治療も必要ありません。ただし、この病気は、残った膵臓に同じ病気や膵がんができやすいといわれており、術後も定期的な検査が必要になります。
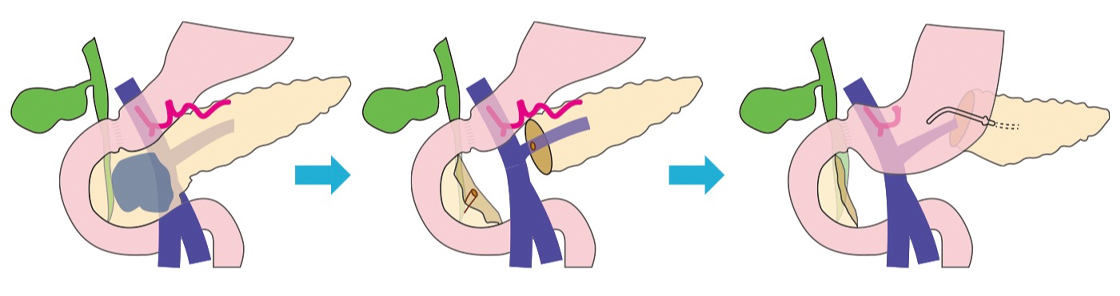 図3 膵中央切除模式図膵頭部から分枝型IPMNに対して、膵臓の中央だけを切除しました。残った膵臓の左側は胃につないでいます
図3 膵中央切除模式図膵頭部から分枝型IPMNに対して、膵臓の中央だけを切除しました。残った膵臓の左側は胃につないでいます