最適な治療法を選び、QOL向上へ
尋常性乾癬とは乾癬とも言います。慢性の皮膚疾患で、国内における有病率は1000人中1~2人くらいといわれています。感染とは違うので、他人にはうつりません。
卵や手の平くらいの大きさの赤い発疹が体のあちこちにできてくる皮膚病です。赤い斑点に加えて白いかさぶたのようなものがはがれてきます(写真1、2)。特にできやすい場所は、ひじ・ひざ・頭・背中です(図1)。半分くらいの患者さんにはかゆみがあります。爪の変形や関節の痛みを伴うこともあります。状態が良くなったり悪くなったりを繰り返します。
なぜ発症するかはまだ分かっていません。最近の研究から、何らかの原因で皮膚の表皮細胞が異常に増殖し、そこに免疫の異常が加わって炎症が起きると考えられています。また外傷・感染・ストレス・薬剤などがきっかけになり、糖尿病・高脂血症・肥満などのメタボリック症候群が基礎にあることが多いといわれています。
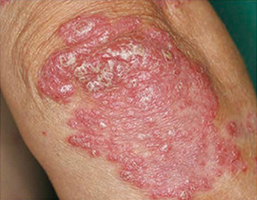 写真1 乾癬の皮膚症状(肘)
写真1 乾癬の皮膚症状(肘)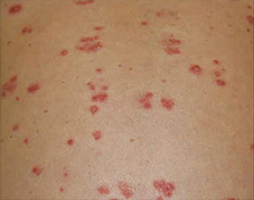 写真2 乾癬の皮膚症状(背中)
写真2 乾癬の皮膚症状(背中)
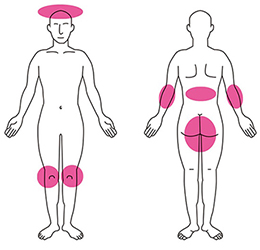 図1 乾癬の好発部位
図1 乾癬の好発部位
多くの場合は、肉眼的に診察することで診断が可能です。ただそれだけで難しい場合には、病理検査をすることもあります。これは皮膚を小さく切り取って詳しく調べる検査です。
最近、乾癬の病態や治療についての研究が急速に進んできました。その結果、治療方法の選択の幅がとても広くなっています。
治療方法は大きく分けて、外用療法、光線療法、内服療法、注射療法があります(図2、表)。
①外用療法
外用療法には、ステロイド外用剤、ビタミンD3外用剤、ステロイドとビタミンD3の配合剤があります。これらの薬は軽症から中等症の乾癬に使われます。ステロイド外用剤では皮膚が薄くなったり血管拡張がみられることがあります。ビタミンD3外用剤ではヒリヒリ感がみられることがあります。
②光線療法
光線療法はナローバンドUVB、エキシマライト、PUVAがあります。ナローバンドUVBは311nmの波長の紫外線を全身の皮膚に照射する方法です。エキシマライトは308nmの波長の紫外線を皮膚に照射する方法です。手・足・爪など範囲の狭い場合に使用されます。PUVAはソラレンという薬を塗布したり内服した後に紫外線のA波(UVA)を照射する方法です。
光線療法の副作用としては、日焼けのように赤くてヒリヒリしたり、茶色い色(色素沈着)がつくことがあります。まれに皮膚がんができることもあります。
③内服療法
内服療法には、シクロスポリンとエトレチナートとアプレミラストとメトトレキサートがあります。中等症から重症の乾癬に使われます。シクロスポリンは免疫抑制剤の1つです。副作用としては腎障害や高血圧などがあります。エトレチナートはビタミンA誘導体です。この薬は
④注射療法
注射療法には生物学的製剤が使用されています。生物学的製剤には表に示した8種類の製剤があります。中等度から重症の乾癬に使われます。インフリキシマブ、アダリムマブ、セルトリズマブはTNF-αに対する抗体、ウステキヌマブはIL-12/23p40に対する抗体、グセルクマブとリサンキズマブはIL-23p19に対する抗体、セクキヌマブとイキセキズマブはIL-17Aに対する抗体、ブロダルマブはIL-17A受容体に対する抗体です。副作用として結核・肺炎・肝炎・炎症性腸疾患などを発症することがあります。
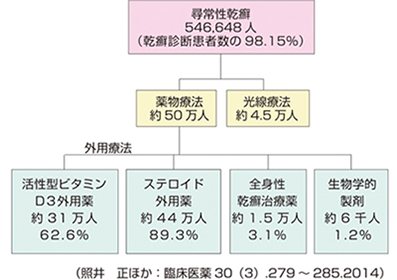 図2 乾癬の患者数と治療選択
図2 乾癬の患者数と治療選択 表 乾癬の治療方法
表 乾癬の治療方法 患者さんの症状に合わせて、これらの治療方法から最適なものを選択し、症状をコントロールしながら、患者さんのQOL(
日常生活では皮膚を刺激することを避けてください。かさぶたを取ろうと思って入浴の際に皮膚をごしごしこすることはやめてください。風邪やインフルエンザにかかると、皮膚の症状が悪化することもあるため予防もしてください。精神的ストレスも悪化の原因となることがあります。気分転換をはかることも大事です。
乾癬は慢性の皮膚疾患ですが、患者さんに合った治療方法を選択して上手に付き合っていけば、日常の生活を送るのに問題はありません。
2014年に乾癬という病気がWHO(世界保健機関)で決議され、国際的に取り組む病気となりました。患者さんや家族の方が情報を共有できる場として「日本乾癬患者連合会」があります。また医療関係者の学会として「日本乾癬学会」もあります。乾癬と思われたり、乾癬と診断された方は、ぜひ皮膚科を受診してください。