自然肛門温存のために
大腸がんは、食生活の欧米化(肉食、高脂肪食)に伴い増加傾向にあり、日本のがん種別死亡率は男性で第3位、女性では第1位となっています。大腸は1.5m〜2mの長さの腸管で「図1」のように区分されています。それに応じて大腸に発生するがんは、結腸がんと直腸がんに大別されます。
結腸がんは約60%を占め、ここ20-30年では特にS状結腸がんの増加が著しい傾向にあります。一方、直腸がんは約40%で、さほど大きな増加はありません。直腸S状結腸部がんは直腸がんに分類されます。いずれも粘膜(腸管の内側面)から発生し、次第に深く広がり、粘膜下層、筋層、漿膜下層、漿膜(腸管の外側面)へと進んでいきます(がんの浸潤)。(図2)。
早期がんの定義は、この浸潤の深さ(深達度)が粘膜下層までとされています。そのうち癌が粘膜内にとどまる場合リンパ節に転移することはありませんが、粘膜下層まで浸潤する場合は約10%の割合でリンパ節転移がみられる点に注意が必要です。
深達度が筋層を越えると、進行がんと定義されます。深くなればリンパ管、血管を介して癌が遠隔臓器に転移する危険性が高くなります。発生部位に近いリンパ節、さらに血流に乗って肝臓、肺など遠隔臓器に転移することが多くなります。
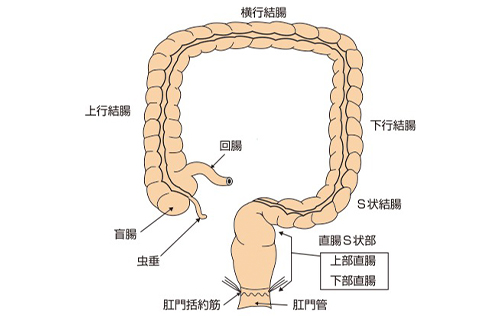 図1 大腸の構造と区分
図1 大腸の構造と区分 図2 大腸壁の構造と早期がん、進行がん
図2 大腸壁の構造と早期がん、進行がん大腸がんは、内視鏡検査で肉眼的に診断しやすく、生検(鉗子で組織を採取して病理医が顕微鏡診断)で確定診断がつきます。癌の深達度は内視鏡所見である程度予想でき、さらに体幹部造影CTでリンパ節転移や遠隔転移(肝転移・肺転移など)の有無を検索しますが、必要に応じてMRIやPET/CTなどを追加することで確実なステージ分類を行うことが重要です。この結果、深達度の浅いうちはステージI期・II期、リンパ節転移があるとステージIII期、遠隔転移が起こるとステージIV期と診断されます。
大腸がんは、ステージIII期までのものでは手術療法で治癒が望めます。大腸がん全体の5年生存率(5年後に患者さんが生存している確率)はステージI期では91.6%、II期では84.8%、ステージIII期では72.0%、 直腸がんは結腸がんよりそれぞれ各ステージで5〜10%程度悪い傾向です。ステージIV期(肝転移、肺転移など)となると、手術単独では治癒が望めないことが多く、化学療法/放射線治療との組み合わせ(集学的治療)が必要になります。現在の5年生存率の全国平均は約20%ですが、集学的治療の工夫によって改善が期待できる分野です。
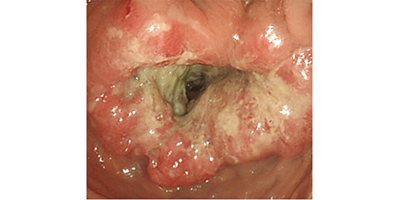 画像1
画像1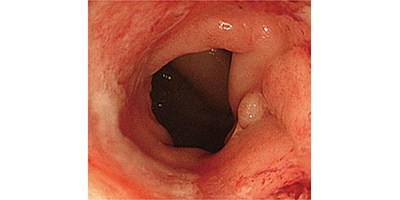 画像2
画像2
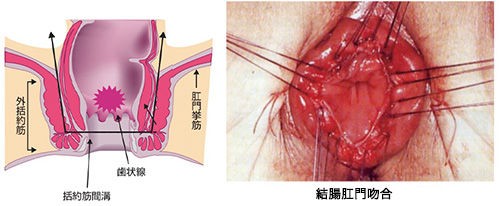 図3
図3
括約筋間直腸切除(ISR)は内括約筋を合併切除する手術法
再建法は結腸を肛門から手縫い吻合を行います
直腸は骨盤内の狭い空間にあり、膀胱や生殖器などの臓器、動静脈ともに排尿・性機能をつかさどる自律神経などと近接した複雑な解剖学的特性から、手術の難易度が高いといわれています。そこで近年ロボット支援下手術(ダヴィンチ手術)の有用性が期待されており、当院でも経験豊富な医師によるダヴィンチ手術を積極的に行っています。詳細は前項(結腸・直腸癌の腹腔鏡・ロボット支援下手術)をご参照下さい。
直腸がんに対する手術の基本は直腸前方切除で、がん部を中心に安全域(口側10cm、肛門側に2-3cm)を含めた腸管切除と領域リンパ節郭清を行い、腸管切除端を吻合(縫い合わせ)します。この場合肛門は温存されます。
一方、腫瘍の位置が肛門に近い下部直腸がんでは、早期がんであっても、腫瘍のある直腸を肛門とともにくり抜く手術(マイルズ手術)が必要となるケースがあり、この場合は永久人工肛門が必要になります。しかし人工肛門に抵抗をもつ患者さんは少なくないため、最近ではできるだけ肛門を温存する手術が行われるようになってきています。そのひとつが究極の肛門温存術といわれる、括約筋間直腸切除術(ISR)です。
肛門括約筋は排便時の肛門の開閉に関わる筋肉で、内肛門括約筋と外肛門括約筋により構成されます。マイルズ手術では、その両方を切除して肛門を縫い閉じてしまいますが、内肛門括約筋にとどまる腫瘍では、ISRにより内肛門括約筋のみ切除し、外肛門括約筋を温存することで肛門温存が可能となります(図3)
またこのように複雑な部位に生じる直腸がんは、結腸がんよりも術後の再発率が高く、予後が悪いといわれています。その原因の一つである骨盤内の局所再発に関しては、手術での切離面に腫瘍が露出させないことが重要です。近年欧米では、進行直腸がんに対して術前に放射線/化学療法を施行して腫瘍を縮小させることでがんの切離面への露出が少なくなり、術後の骨盤内局所再発率が低下することが示されています。
当院においても、各患者さんの進行度に応じて、腹腔鏡やダヴィンチを用いた低侵襲手術と、放射線/化学療法を組み合わせた集学的治療を行うことにより、より再発率と侵襲が低く、可能な限り肛門を温存する直腸がん治療を心がけています。