進行度と患者さんの状態に見合った手術を選択
胃がんの治療は、進行度によって内視鏡治療、外科手術療法、化学療法、放射線治療があります。その中で外科手術療法は、内視鏡治療の適応とならない早期胃がん(未分化型や粘膜下層より深く進行したもの)から、遠隔転移のない進行胃がんまでが適応となります。
また、漿膜(胃の外側の膜)に達していたり、腫瘍径の大きなもの、スキルス胃がんなどかなり進行した胃がんでは、手術前にまず化学療法を行い、病巣を小さくしたり、散らばっている可能性のあるがん細胞を死滅させてから手術する場合もあります。当科では、まず小さな傷の腹腔鏡検査でお腹の中を観察して、細胞がお腹に散らばっている場合には、化学療法を行い、がん細胞が消滅したことを確認してから手術療法を行うこともあります。
手術術式は、胃を全部摘出する胃全摘術、胃の出口(幽門)側を切除する幽門側胃切除術、胃の入り口(噴門)側を切除する噴門側胃切除術などがあります(図1)。
胃がんの部位や進行度、リンパ節転移の範囲によって手術方法を選択し、病巣を切除するとともに周囲のリンパ節も切除します。また、進行した胃がんで脾臓や膵臓、横行結腸などを合併切除する場合もあります。
手術のアプローチ方法としては、従来から行われてきた開腹手術と腹腔鏡手術があります。腹腔鏡手術とは、お腹を炭酸ガスでふくらませて小さい傷を数か所開けて手術用器具を挿入して行う手術です。手術創が小さく、術後の痛みが少ないために早い離床と回復が見込めます。当科では、早期胃がんだけでなくある程度の進行胃がんに対しても腹腔鏡手術を行っています(写真1、表)。さらに、2018年からロボット支援下胃切除術も保険診療として行うことができるようになりました(写真2)。
噴門側胃切除術については、食事や胃液の食道への逆流を防止できて、術後でもある程度快適に食事ができるような工夫をほどこした術式を当科で開発しています。(写真1)
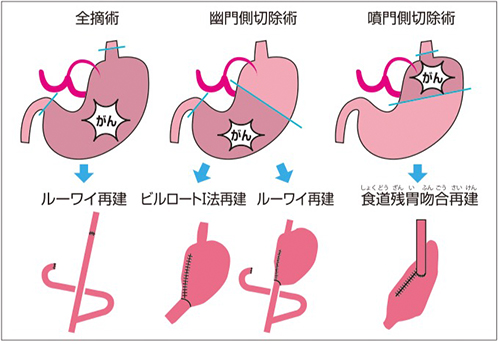 図1 切除範囲と術式
図1 切除範囲と術式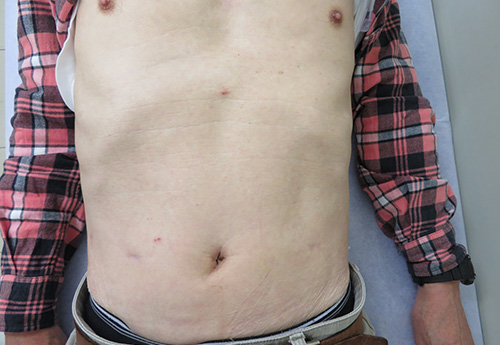 写真1 腹腔鏡手術6か月後
写真1 腹腔鏡手術6か月後 表 腹腔鏡手術の利点と欠点
表 腹腔鏡手術の利点と欠点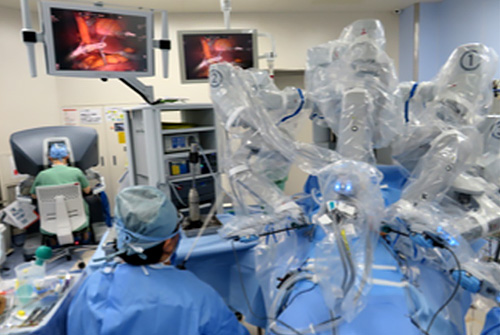 写真2 近大でのロボット支援下手術
写真2 近大でのロボット支援下手術胃の粘膜下腫瘍は、リンパ節転移をほとんどきたさないためリンパ節切除を必要としません。腫瘍周囲の胃部分切除をするだけでよいので、5㎝以下のものであれば腹腔鏡手術を第一選択としています。腫瘍の形と部位によって、胃の外側から胃部分切除する場合と内側から切除する場合があります。いずれの場合でもお臍を1か所だけ切開して行う単孔式手術で行っています。お臍の傷は、時間が経つと目立たなくなってどこから手術をしたのかわからなくなります。
最近では、ご高齢の患者さんや心臓病、糖尿病など胃がんとは別の内科的疾患を持った患者さんが多くなっています。安全に手術を行って術後の合併症を減らすために、術前に十分な検査を行い、まず内科的疾患をしっかりと治療してから手術を行う場合もあります。医師だけでなく看護師、薬剤師、管理栄養士、理学療法士など多職種のスタッフで患者さんをサポートしています。特に高齢の患者さんには誤嚥を予防したり、退院後もすぐに社会復帰できるようにリハビリテーションを強化しています。
病状や治療についてわかりやすく丁寧な説明を心がけています。患者さんに十分理解していただいた上で、病状に応じた最善の治療を行っています。