進行が早く、悪性度が高い上に治療戦略が複雑かつ高度で、他診療科との密な連携が治療成績を左右する食道がん治療に対して、“南大阪唯一の大学病院”、“南大阪唯一の食道がん手術年間60例以上の高機能専門施設”としてその専門性をより迅速かつ効果的に提供するため、2026年4月より「食道がんセンター」を新たに設立しました。
全ては安心、安全な食道がん治療を迅速かつ的確に提供するためです。
食道がんは、早期発見がむずかしい上に、発症すると進行が早く、治療が複雑になる症例が多いのが特徴です。現在は、手術、薬物治療、放射線治療、内視鏡治療などを組み合わせて集学的に治療するのが標準ですが、進行例においては切除可能であれば、外科的切除を中心に治療を計画するのが基本となっています。ただ、食道は、肺や心臓といった生命維持に重要な臓器の入った胸部の中央を通る管で、その切除には高度の技術を要し、手術は頸・胸・腹部のリンパ節切除と胃を管状に形成した胃管を頸部にまで持ち上げて頸部の食道と吻合するという高難度の大手術です。そのため、術後管理には麻酔科、ICUスタッフ、看護師、薬剤師、理学療法士、言語聴覚士、栄養士等の多職種によるチーム医療の経験と技量がその成績を大きく左右します。そのため、厚生労働省も高難度の手術は専門施設で集約して行う方向に動いており、日本食道学会においても食道がん手術を行う施設を食道外科専門医認定施設(“食道がんの外科治療“の項参照)として集約化を進めている現状です。当院はこの制度が発足した2010年から継続する食道外科専門医認定施設で、昨年の病院移転で堺地区の泉ケ丘駅に連結する場所に移転したことを契機に、より多くの患者さんに私達の高度な専門的医療を、より密な連携体制の下で提供すべく、今回「食道がんセンター」を設立するに至った次第です。
是非、頼りにして頂き、気軽にご相談に来て頂ければと思います。
飲酒(特にお酒を飲むと赤くなる人)や喫煙など生活習慣と密接な関係がある疾患で、男女比は約5:1と男性に多い傾向にあります。
初期症状は、食道のしみる感じ程度ですが、進行と共に食道は狭くなり、食事のつかえ感や痛みを伴ってきます。場合によっては、声がかすれたり、背部痛を伴うこともあります。ただ、一旦発症すると進行は早く、月単位で増悪し、通過障害を感じ始めてから約3ヶ月で水分も通らなくなる程です。
また、食道は口と胃を繋ぐ細い管状の臓器ですが、胸部の中央を通過するため、生命維持に重要な気管、肺、心臓、大動脈と既に接しているという解剖学的特報を有しています。したがって発生した腫瘍が進行すると短期間で容易に周囲の重要臓器に食い込んで切除不能、治療困難な状況になり得る疾患です。つまり、食道がんは迅速な診断と速やかな治療開始、そして専門的知識、高度な手術技量と周術期管理を必要とするなど、専門施設での治療が望まれる高難度な疾患です。
検診や人間ドックで通常行われるバリウムによる上部消化管造影検査では早期に発見することは困難です。進行の早い食道がんにおいては、バリウムによる検診で異常が指摘されなかったとしてもその後に食事時につかえ感が出現し、翌年の検診まで待てずに病院を受診するも既に進行がんであったということはよく経験する事実です。食道に違和感を感じたら、あるいは検診を受けるのであれば上部消化管内視鏡による検査を受けることを推奨します。内視鏡では、ヨードを用いた染色法でがん部を描出したり、NBIという特殊光を用いてがん部を強調することや拡大視して詳細に観察することもできます。さらには、組織を採取(生検)して病理検査による診断を仰ぐこともできます。いずれにしても、内視鏡で治療が可能な早期病変を指摘できるのは、内視鏡による観察のみです。
進行度により様々の治療法を組み合わせて行います。
進行度は、T、N、Mという3つの基準でStage 0からStage IVにまで分類されます。
| T | :腫瘍の深さ(粘膜内、粘膜下層内、筋層内、筋層外進展、隣接臓器に浸潤) |
|---|---|
| N | :切除範囲内のリンパ節転移個数(0個、1〜2個、3〜6個、7個以上) |
| M | :切除範囲外のリンパ節または臓器転移(なし、あり) |
| Stage 0 | 腫瘍の深さは粘膜内までで他に転移はない |
|---|---|
| Stage I | 腫瘍の深さは粘膜下層までで他に転移はない |
| Stage II | 腫瘍の深さは粘膜下層または筋層までだがリンパ節転移が2個まで認める |
| Stage III | 腫瘍の深さは筋層外進展までだが隣接臓器に接している、またはリンパ節転移が3個以上認める |
| Stage IV | 腫瘍が隣接臓器に浸潤して切除不能または遠隔のリンパ節または臓器に転移を認める |
| Stage 0 | 内視鏡的粘膜切除 |
|---|---|
| Stage I | 手術または化学放射線療法(放射線療法と抗がん剤治療の併用) |
| Stage II | 全身状態良好:術前化学療法(3剤併用抗がん剤治療後に手術) |
| 全身状態不良:根治的化学放射線療法 | |
| Stage III | 全身状態良好:術前化学療法(3剤併用抗がん剤治療後に手術) |
| 全身状態不良:根治的化学放射線療法 | |
| Stage IV | (遠隔転移なし):根治的放射線療法 |
| (遠隔転移あり):薬物療法(抗がん剤、免疫チェックポイント阻害薬)、対症療法 |
多職種による合同カンファレンスであるキャンサー・ボードで個々の症例の治療方針が検討され、その議論の後に最適、最善の治療が決定されていくというのが専門施設での大きな特徴です。今日の食道がん治療は、治療の選択、組み合わせや順番で結果が大きく変わります。当院では、外科医、消化器内科医、腫瘍内科医、放射線腫瘍医が毎週一堂に会し、個々の症例毎に進行度や全身状態を議論して治療方針を決定し、それを患者さんおよびそのご家族に提示して理解、納得して頂いた上で速やかに治療を実施していく体制が整っています。
詳しくはhttps://www.kindai-geka.jp/category/medical-information/esophagus/esophageal-cancer/
食道がんは全身に微小転移を伴いやすく、手術単独では再発率が高いことが知られています。そのため、現在は薬物治療と組み合わせることで切除範囲外の微小がん細胞を根絶させ、その後に遺残腫瘍を手術で取り除くことで治療成績が飛躍的に向上してきています。しかし、進行がん治療の成否を大きく左右するのは手術の質と安全性であることは変わりません。
日本食道学会は、食道がん治療の専門施設として「食道外科専門医認定施設制度」を設けて、食道がん治療の質と安全性の認定を行っています。食道外科専門医とは、外科専門医、そして消化器外科専門医を取得後に漸く目指せる難易度の極めて高い専門医制度で、全国でも現在355名しかいない資格です。その食道外科専門医が常勤医として在籍し、食道がんの診断・治療のための設備および診療科が設置され、かつ一定数の食道外科手術を継続的に行い、さらに学術活動も継続しているという厳しい条件を全て満足して漸く認定されるのが食道外科専門医認定施設です。まだ、全国でも148施設しか認定されていません。勿論、当院は、南大阪唯一の大学病院であり、かつこの認定制度の初年度からの食道外科専門医認定施設です。
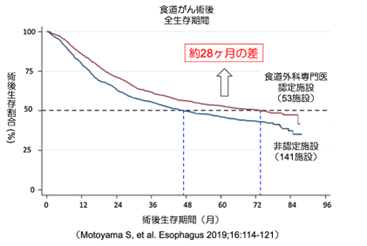
日本食道学会によると、食道がん患者の術後生存期間の中央値は、食道外科専門医認定施設の方が非認定施設に比べて28ヶ月も長くなっています。食道がんは手術と術後管理の難易度が高く、技術力に加えて経験値と多職種連携によるチーム医療の充実度の違いが結果に表れたと考えられています。
施設における年間の食道がん手術症例数と術後の死亡率の関連性の国際的な検討では、年間45例以上の食道がん手術をしている施設では術後の死亡率が53%低いと報告されています。(Di J, et al. Int J Surg 2024;110:3021-3029)
韓国における検討では、術後の在院死亡率は症例数が49例以上/年の施設で3.4%、12〜48例/年の施設で6.4%、11例/年以下の施設で11.1%と年間の食道がん手術症例数の多い施設ほど術後死亡率が低いと報告しています。(Kim BR, et al. Thorac Cancer 2021:12:2487-2493)
日本の解析でも、食道がん手術症例数10例/年未満の施設の術後死亡率:5.1%に対して、30例/年以上の施設では1.5%と3倍以上の開きがあることが報告されています。
(Nishigori T, et al. Br J Surg 2016;103:1880-1886)
当院は、年間の食道がん手術症例数は60例以上で、術後死亡率は0〜1%未満です。
食道がんに関しては、長年有効な新薬の開発・承認はなく、1990年頃よりプラチナ系薬剤であるシスプラチンと代謝拮抗薬の5-FU(フルオロウラシル)の2剤を用いた併用CF化学療法が術後または術前に標準治療として用いられてきました。しかし、その奏効率(腫瘍が有効に縮小する割合)は4割にも満たず、満足のいくものではありませんでした。2000年に入り微小管阻害薬が開発され、2004年にドセタキセル、2012年にパクリタキセルが有効な薬剤として承認されました。その後、2011年頃より上記のCF療法にドセタキセルを加えた3剤併用DCF化学療法が開発され、当院を含む専門施設で実施されるに至りました。奏効率は約6割と高く、日本臨床腫瘍研究グループで従来のCF療法とDCF療法を比較して術前治療としての有用性を検討する臨床試験が実施されましたが、DCF療法が有意に予後を延長することが明らかとなり、現在は術前にDCF療法にて全身の治療を行った後に根治的に外科的切除を行うというのが標準となっています。
一方近年、がん細胞が免疫の監視機構から逃れて増殖するメカニズムをブロックして、がん細胞特異的な免疫機構を賦活化することでがん細胞を排除する『免疫チェックポイント阻害薬』が開発され、悪性黒色腫、肺がん、腎がん、頭頸部がん、胃がんなどで良好な成績が報告されてきました。そして、2020年、漸く食道がんでも、切除不能または再発食道がんに対する二次治療として承認され、現在は一次治療における抗がん剤との併用療法や、治癒切除後の補助療法として、適応が拡大しています。また、免疫チェックポイント阻害薬に関してもニボルマブ、ペムブロリズマブ、イピリムマブ、チスレリズマブなど複数の薬剤が開発されており、薬剤の選択が、以前より複雑化しています。また、食道がん治療は、冒頭に記載した通り、外科、放射線治療科などの専門医との密な議論と連携が不可欠になっています。その意味で、「食道がんセンター」の果たす役割と可能性は極めて大きいと期待しています。
当院は、腫瘍内科における薬物治療でも年間50例前後の食道がん患者を治療する専門施設です。
放射線治療はX線をがん病巣に照射することでがん細胞の遺伝子に傷をつけ、がん細胞を死滅させる治療です。放射線治療はがんによる症状を和らげる(緩和治療)目的から、病気を治す(根治的治療)目的まで広く利用されます。当院は通常のX線照射だけでなく、強度変調放射線治療(IMRT)を利用し、心臓や肺への副作用を軽減した放射線治療を行える治療スタッフ、治療装置を備えております。
我が国においては、放射線治療と抗がん剤を組み合わせる化学放射線療法は、食道がんに対する重要な治療の一つです。近年Stage Iの患者さんでは手術に匹敵する根治的治療として有力な選択肢となっています。またStage II/IIIの患者さんのうち、手術を避けたい方や、胃・食道の温存を希望する方にとっても、根治を目指せる貴重な治療選択肢です。さらに食道や周囲臓器への浸潤により手術での切除が難しい切除不能食道がん患者さんにおいては、化学放射線療法は標準治療の一つとして広く行われています。
特に喉頭、咽頭と近い食道に発生した頸部食道がんの患者さんにおいては、手術でがんを切り取ろうとすると、場合によっては喉頭や咽頭(声をだすことや飲み込みに関わる臓器)も合わせて切除することが必要となり、発声機能や嚥下機能を失う可能性があります。根治的化学放射線療法は、こうした機能の温存を目指しながら根治も実現しうる治療です。
患者さんごとに病状や全身状態、併存症はことなります。またご本人、ご家族のご希望も大切です。当院ではそれらを丁寧に確認したうえで、一人一人に適した放射線治療を提案いたします。
当院は、年間50例前後の食道がん患者に対する放射線治療を実施する専門施設です。
新病院は駅から直結していることから患者さんの利便性は格段に向上しており、今こそ当院としてその責務と専門的知識・技術・経験を最大限に提供すべき時と考えています。そこでチームとしての専門性をより高め、多職種間での連携と情報共有をより強化するために「食道がんセンター」を設置するに至りました。スタッフの専門分野を見て頂いても分かるように、非常に多岐に亘る職種で構成されています。患者さんにとって最善、最適で、かつ納得のいく治療の提供し、患者さんおよびそのご家族の皆様と共に治療に携わり、寄り添い、耳を傾けながら日々の生活の質を高く保つことができればと考えています。特に手術治療を受けた場合、術後のケアや栄養管理も予後に大きく影響します。その意味で私達は、南大阪で完結する医療を目指し、皆さんから頼られる病院として取り組んでいく所存です。
| 担当医師名 | 専門分野 | 専門医資格 |
|---|---|---|
 主任教授
主任教授安田 卓司 |
食道、胃(上部消化管) | 日本外科学会外科専門医・指導医、日本消化器外科学会消化器外科専門医・指導医、日本消化器病学会消化器病専門医・指導医、日本消化器内視鏡学会消化器内視鏡専門医・指導医、日本胸部外科学会胸部外科認定医、日本食道学会食道外科専門医・食道科認定医、日本気管食道科学会気管食道科専門医、日本消化管学会胃腸科認定医、日本がん治療認定医機構がん治療認定医 |
 准教授
准教授白石 治 |
食道、胃(上部消化管) | 日本外科学会外科専門医・指導医、日本消化器外科学会消化器外科専門医・指導医、日本消化器病学会消化器病専門医、日本消化器内視鏡学会消化器内視鏡専門医、日本食道学会食道外科専門医・食道科認定医、日本内視鏡外科学会技術認定医(消化器・一般外科 食道)、日本がん治療認定医機構がん治療認定医 |
 医学部講師
医学部講師三谷 誠一郎 |
消化器がん・固形がんの薬物療法、新規抗がん剤の臨床試験 | 日本臨床腫瘍学会がん薬物療法専門医・指導医、日本内科学会総合内科専門医、日本消化器病学会消化器病専門医 |
 特命教授
特命教授竹内 洋司 |
消化器全般、消化管内科、内視鏡診断・治療 | 日本内科学会内科認定医・総合内科専門医、日本消化器内視鏡学会消化器内視鏡専門医・指導医、日本消化器病学会消化器病専門医・指導医、日本消化管学会胃腸科認定医専門医・指導医、日本遺伝性腫瘍学会遺伝性腫瘍専門医・暫定指導医 |
 医学部講師
医学部講師永井 知行 |
消化器全般、内視鏡診断と治療 | 日本内科学会認定内科医・総合内科専門医・指導医、日本消化器病学会消化器病専門医、日本消化器内視鏡学会消化器内視鏡専門医、日本肝臓学会肝臓専門医 |
 准教授
准教授坂中 克行 |
食道癌、直腸癌 | 日本医学放射線学会放射線科専門医 |
 医学部講師
医学部講師稲田 正浩 |
頭頸部癌、食道癌、 前立腺癌の密閉小線源治療 | 日本医学放射線学会放射線科専門医 |
 主任教授
主任教授安松 隆治 |
頭頸部外科、頭頸部腫瘍 | 日本耳鼻咽喉科頭頸部外科学会耳鼻咽喉科専門医・指導医、日本頭頸部外科学会頭頸部がん専門医・指導医、日本がん治療認定医機構がん治療認定医 |
 講師
講師北野 睦三 |
頭頸部腫瘍・嚥下 | 日本耳鼻咽喉科頭頸部外科学会耳鼻咽喉科専門医・指導医、日本頭頸部外科学会頭頸部がん専門医・指導医、日本気管食道科学会気管食道科専門医、日本内分泌外科専門医、日本がん治療認定医機構認定がん治療認定医、日本嚥下医学会認定嚥下相談医、日本臨床栄養学会認定臨床栄養医 |
 医学部講師
医学部講師下出 孟史 |
口腔感染症、口腔インプラント、睡眠時無呼吸症、顎関節疾患、口腔腫瘍、口腔顎顔面外傷、口腔粘膜疾患 | 日本口腔外科学会認定口腔外科認定医、日本口腔外科学会認定口腔外科専門医 |